13. Sistemul endocrin
Cuprins:
13.1. Introducere13.2. Hipofiza (glanda pituitară)
13.3. Glanda tiroidă
13.4. Glandele paratiroide
13.5. Pancreasul
13.6. Glandele suprarenale
13.7. Alte glande endocrine
13.1. Introducere
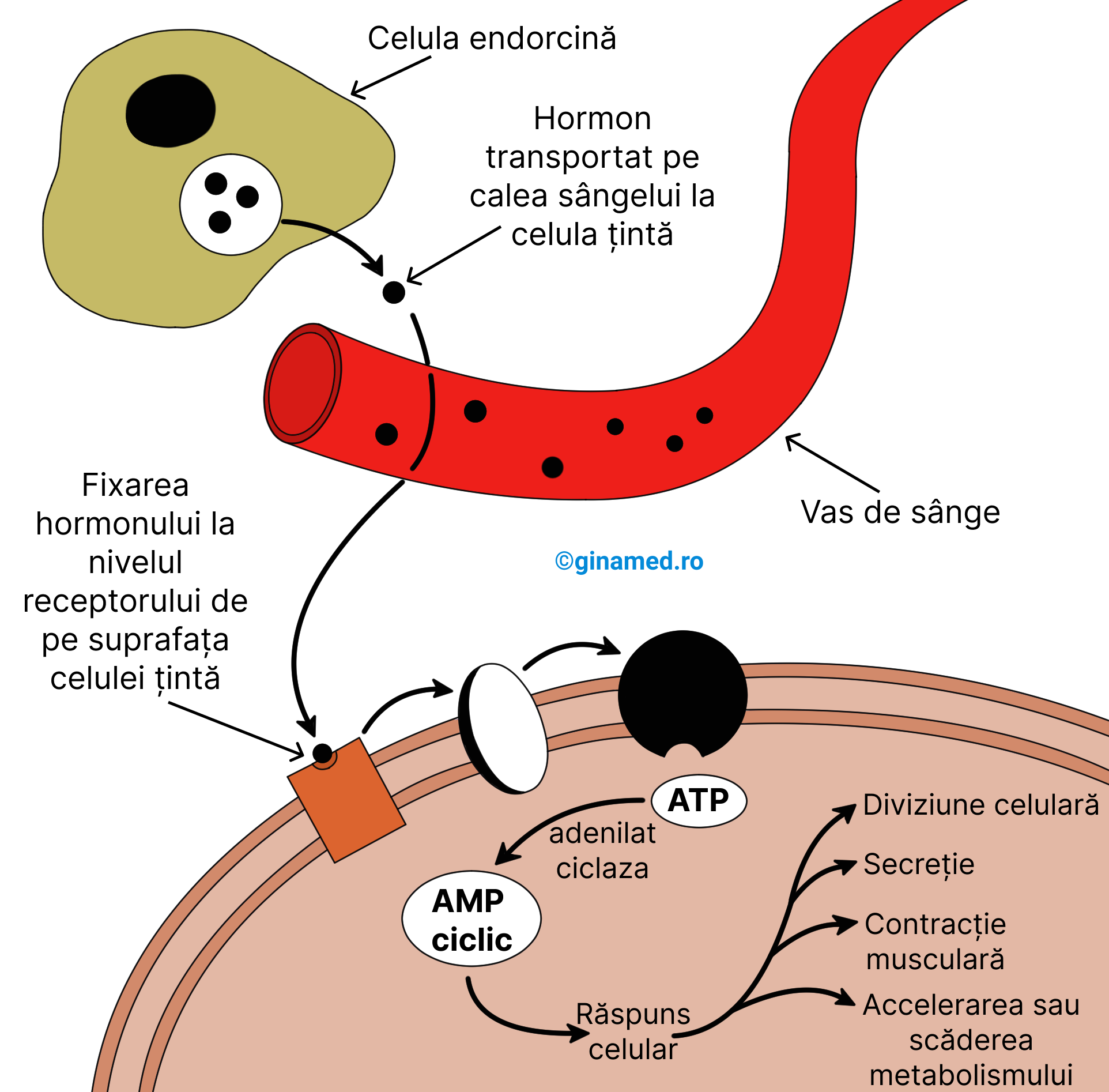
În alcătuirea sistemului endocrin intră glande endocrine și celule endocrine care au o distribuție difuză în diferite țesuturi. Rolul tuturor acestor structuri este de a secreta hormoni și a-i elimina în circulația sangvină, cu scopul de a menține homeostazia. Prin intermediul sângelui, hormonii ajung la organele țintă unde determină anumite modificări fiziologice și biochimice. Odată ajunși la celulele țintă, hormonii se leagă de receptorii specifici de pe suprafața celulei sau în interiorul acesteia.
Câteva exemple de acțiuni ale hormonilor ar fi:
- stimularea creșterii și dezvoltării;
- determină retenția de apă;
- cresc sau scad nivelul de glucoză din sânge;
- determină retenție de sodiu;
- induc dezvoltarea caracterelor sexuale masculine.
Unele glande endocrine prezintă un mecanism de acțiune autocrin, adică hormonul va acționa asupra celulei care l-a secretat. Mecanismul de acțiune paracrin se referă la hormonii secretați de celule endocrine dar care acționează asupra celulelor din imediata apropiere.
Hormonii produși de glandele endocrine se împart în două categorii:
- hormoni steroidieni (steroizi);
- hormoni non-steroidieni (non-steroizi).
Hormonii steroidieni sunt formați din lipide obținute din colesterol. Structura lor este complexă, inelară, formată din atomi de carbon și hidrogen. Exemple de hormoni steroizi: cortizol, cortizon, estrogeni, progesteron, testosteron, aldosteron.
Hormonii non-steroidieni cuprind:
- proteine;
- peptide;
- amine;
- glicoproteine.
Hormonii proteici sunt formați din lanțuri de aminoacizi legate între ele prin legături peptidice. Sunt hormoni proteici: insulina (secretată de pancreas), calcitonina (secretată de glanda tiroidă), hormonii hipofizari, hormonul somatotrop, prolactina.
Hormonii peptidici sunt alcătuiți din lanțuri mai scurte de aminoacizi. Sunt hormoni peptidici: hormonul antidiuretic (ADH), oxitocina.
Hormonii aminici derivă din aminoacizi. Sunt hormoni aminici: tiroxina (sintetizată de glanda tiroidă), adrenalina sau epinefrina, noradrenalina sau norepinefrina (secretate de glandele suprarenale).
Hormoni glicoproteici sunt FSH, LH, TSH (hormoni hipofizari).
Conform cercetărilor științifice, hormonii steroizi se dizolvă în fosfolipide și traversează ușor membrana celulară. Ajunși în citoplasma celulelor țintă, hormonii steroizi formează un complex cu proteine care va stimula activitatea anumitor gene care codifică tipuri specifice de molecule de ARN mesager. Acest proces declanșează sinteza proteică și induce modificări la nivelul metabolismului celular.
Celula endocrină sintetizează hormonul care pe cale sanguină ajunge la celula țintă. Majoritatea hormonilor proteici, peptidici și aminici funcționează ca mesageri primari care se leagă de receptorii situați pe membrana celulelor țintă. În acest fel, aceștia intensifică activitatea unor enzime membranare, cum ar fi adenilat ciclaza. După activarea ei, aceasta transformă moleculele de ATP în molecule de cAMP (adenozin monofosfat ciclic). Aceste molecule funcționează ca mesageri secundari, se împrăștie în celulă și grăbesc anumite modificări celulare, cum ar fi: creșterea sintezei proteice, alterarea permeabilității membranare și activarea anumitor enzime, care provoacă apariția unui răspuns potrivit.
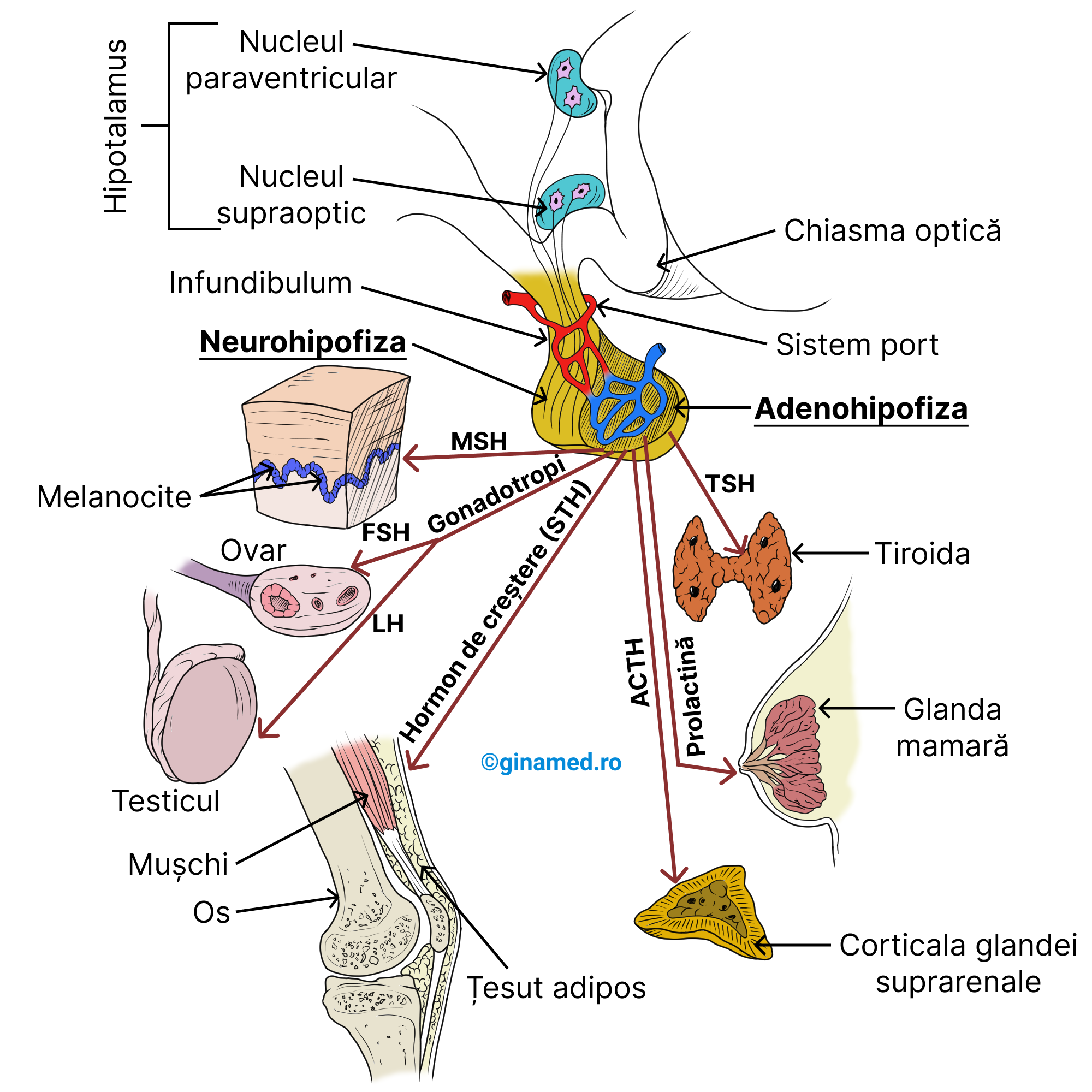
13.2. Hipofiza (glanda pituitară)
Hipofiza (glanda pituitară) prezintă următoarele caracteristici:
- este de mărimea unui bob de mazăre;
- se află în partea inferioară a encefalului, într-o depresiune a osului sfenoid – șaua turcească (sella turcica);
- se află imediat înapoia chiasmei optice;
- este formată din 2 lobi: anterior (adenohipofiză) și posterior (neurohipofiză – nu este o glandă endocrină propriu-zisă);
- la nivelul neurohipofizei (funcționează ca rezervor) se depozitează hormonii produși de hipotalamus;
- este legată de partea inferioară a hipotalamusului printr-o tijă – infundibul; de-a lungul acestuia sunt transportați neurohormonii sintetizați de celulele neurosecretoare din hipotalamus (nucleii paraventricular și supraoptic), către neurohipofiză, unde sunt stocați temporar. Eliberarea lor se face ca răspuns la stimulii primiți de neuronii hipotalamici.
Hormonii glandei hipofize eliberați de lobul posterior (neurohipofiză)
| Hormon | Organ/ organe țintă | Efecte principale | Scăderea secreției (hiposecreție) |
|---|---|---|---|
| ADH – hormon antidiuretic/ vasopresina | tubii renali (distali și colectori), mușchii netezi, în special ce ai arteriolelor | stimulează reabsorbția apei în rinichi (și astfel crește volumul și presiunea sangvină); face vasoconstricție și crește astfel presiunea sangvină | diabet insipid – producere excesivă se urină și senzație excesivă de sete |
| Oxitocina | fibrele musculare netede din uter și ductele din glandele mamare; (reglarea parțială a secreției de oxitocină este făcută prin actul suptului, în cazul femeilor care alăptează) | stimulează contracția uterului, dacă aceasta este inițiată de hormonii ovarieni; stimulează ejecția (eliminarea) laptelui de către glanda mamară; |
Hormonii glandei hipofize secretați de lobul anterior (adenohipofiză)
Controlul secreției de hormoni de către adenohipofiză se face de către hipotalamus, prin secreția de hormoni inhibitori și stimulatori sintetizați de hipotalamus. Aceștia sunt eliberați în vasele sistemului port hipotalamo-hipofizar și vor ajunge în hipofiză. Hormonii stimulatori au rolul de a crește rata de sinteză și de eliberare a hormonilor hipofizei anterioare, iar cei inhibitori o diminuează. Hipofiza se consideră a fi o glandă „dirijor” a sistemului endocrin, deoarece prin secreția de hormoni adenohipofizari controlează alte glande endocrine. Acei hormoni care își exercită controlul asupra altor glande endocrine se numesc hormoni tropi (de exemplu, TSH, ACTH, FSH, LH). În mod particular, FSH și LH sunt hormoni gonadotropi deoarece efectele sale se manifestă asupra gonadelor (organelor sexuale).
Hormonii glandei hipofize secretați de lobul anterior (adenohipofiză)
| Hormon | Organ/ organe țintă | Efecte principale |
|---|---|---|
| HGH (human growth hormone) – hormon de creștere uman sau STH – hormon somatotrop; este o proteină alcătuită din 191 de aminoacizi | țesuturile întregului organism | stimulează creșterea organismului (prin stimularea introducerii în celule a aminoacizilor și proteinelor, promovează sinteza proteică, mobilizează grăsimile) |
| TSH – hormon stimulator tiroidian | glanda tiroidă | reglează dezvoltarea glandei tiroide; stimulează captarea iodului; controlează sinteza și eliberarea de hormoni tiroidieni; stimulează producția de tiroxină |
| ACTH – hormon adrenocorticotrop | zona corticală a glandei suprarenale, pielea, ficatul, glanda mamară | la nivelul zonei corticale a glandei suprarenale, ACTH influențează creșterea tisulară, stimulează secreția de hormoni glucocorticoizi. stimulează producția de corticosteroizi, crește rata metabolismului, stimulează depunerea de glicogen în ficat, stimulează pigmentarea pielii, stimulează producerea laptelui |
| PRL - Prolactina | glanda mamară | stimulează producția de lapte după naștere |
| MSH – hormon melanocitostimulator | melanocitele cutanate | controlează pigmentarea pielii |
| FSH – hormon foliculostimulant | ovar (foliculul ovarian) și testicul (tubii seminiferi) | la femei: stimulează dezvoltarea (creșterea) foliculilor ovarieni pentru producția de ovule; la bărbați: stimulează producția de spermatozoizi; stimulează creșterea tubilor seminiferi |
| LH – hormon luteinizant | corpul galben (luteal) ovarian și celulele interstițiale testiculare | la femei: stimulează maturarea foliculilor ovarieni, ovulația, secreția de estrogeni și progesteron de către corpul galben; la bărbați: stimulează producția de testosteron la nivelul testiculului |
Excesul (hipersecreția) de STH în copilărie, determină gigantism; la adulți, acromegalie – fizionomia și aspectul fizic (mai ales fața, mâinile, labele picioarelor) se schimbă pentru că se îngroașă oasele și țesuturile moi cresc exagerat;
Deficitul (hiposecreția) de STH în copilărie, determină instalarea nanismului hipofizar.
Secreția de STH este inhibată de nivelul crescut al hormonului.
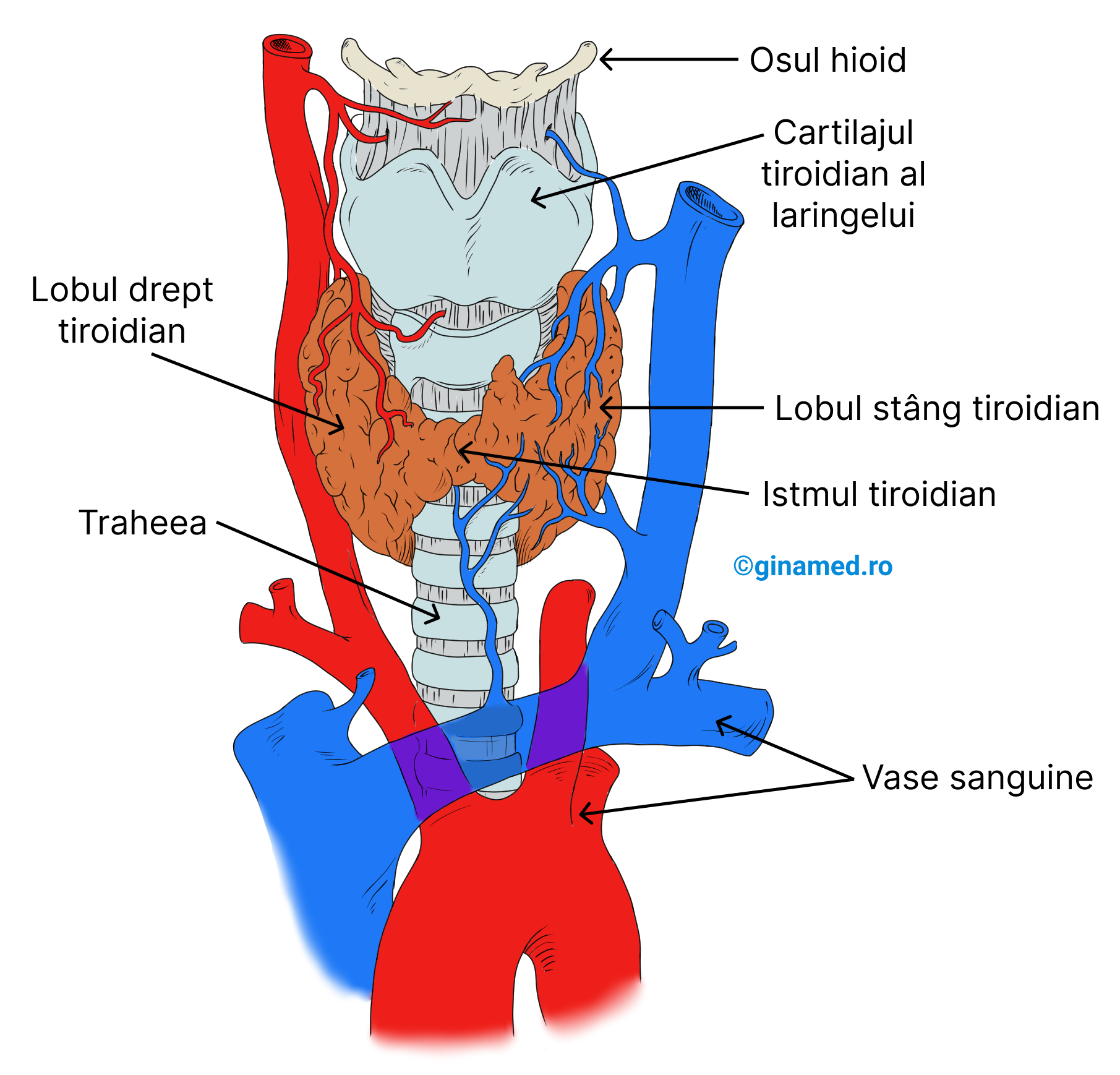
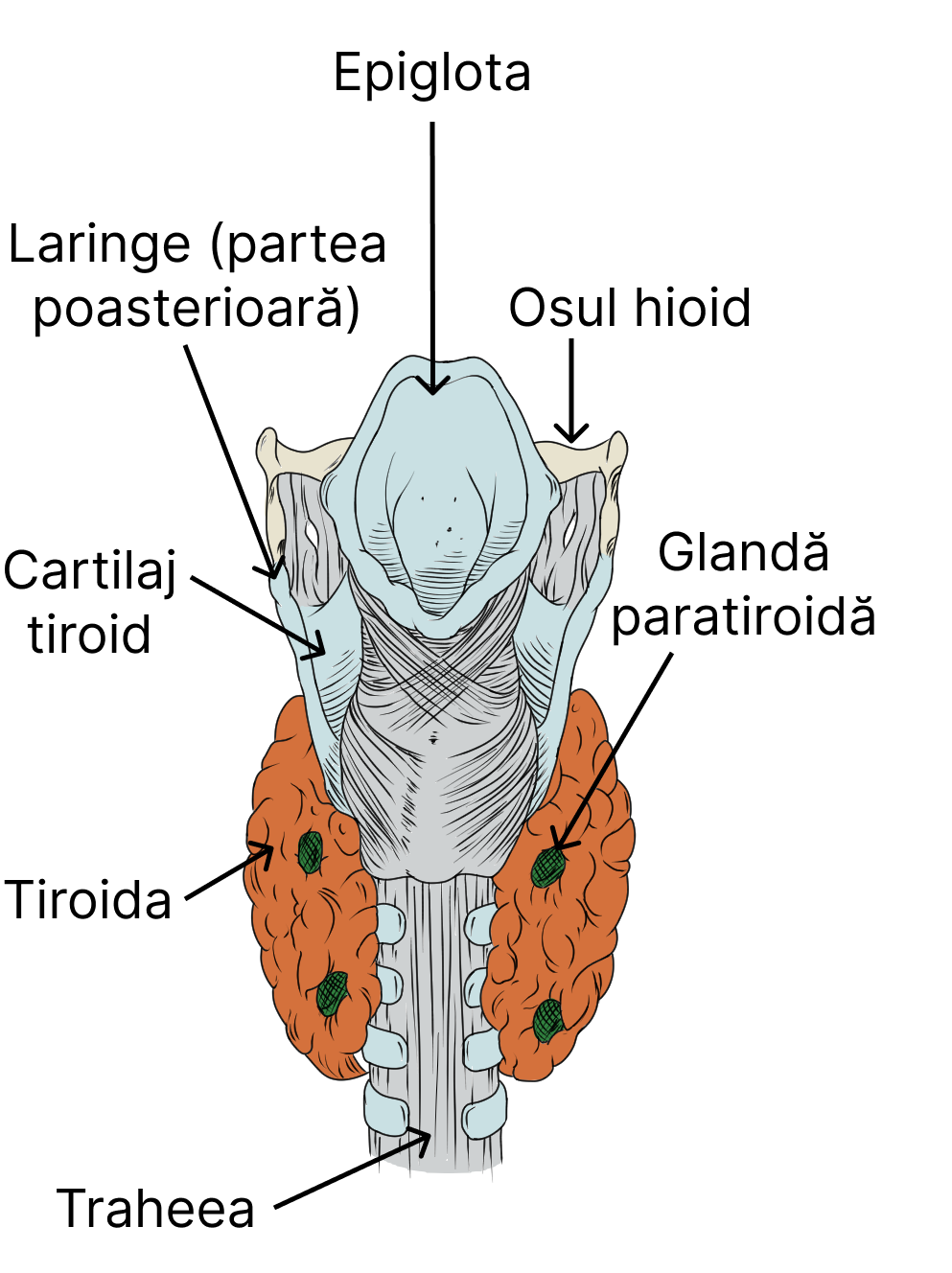
13.3. Glanda tiroidă
În fața laringelui (deci anterior și inferior față de acesta), în țesuturile moi ale gâtului se află glanda tiroidă. Aceasta este formată din 2 lobi (stâng și drept) uniți printr-o bandă de țesut, denumită istm. Vârful fiecărui lob tiroidian se află în laterala treimii inferioare a cartilajului tiroidian al laringelui, iar baza fiecărui lob se află în laterala porțiunii superioare a traheei. Foliculul tiroidian reprezintă unitatea funcțională a glandei tiroide.
Hormonii secretați de glanda tiroidă sunt:
- tiroxina (T4) – acționează asupra celulelor tuturor țesuturilor organismului;
- triiodotironina (T3) – acționează asupra celulelor tuturor țesuturilor organismului;
- calcitonina – crește rapid
depunerea de calciu în oase, reglează concentrația de calciu în sânge prin
scăderea lui, stimulează creșterea osoasă. Este antagonistul parathormonului
(secretat de glanda paratiroidă).
Hormonii T3 și T4 (derivă din aminoacizi, din punct de vedere structural) acționează asupra ratei metabolismului celular, accelerând-o. La tineri, acești hormoni reglează creșterea și stimulează maturarea sistemului nervos. Reglarea sintezei de T3 și T4 este făcută de TSH, secretat de adenohipofiză.
Efectele hormonilor tiroidieni:
- accelerează rata metabolismului celular în întreg organismul;
- stimulează activitatea enzimelor asociate metabolismului glucozei;
- cresc rata metabolismului bazal;
- totodată, cresc și consumul de oxigen celular și producția de căldură;
- stimulează creșterea numărului de receptori din vasele de sânge – intervine în menținerea presiunii sanguine.
Pentru producția de T3 și T4, glanda tiroidă necesită un aport alimentar de iod, în absența căruia tiroida își mărește dimensiunile și duce la apariția gușei. Ameliorarea acestei afecțiuni se face prin suplimentarea aportului de iod alimentar.
La copii, hiposecreția (secreția insuficientă) de tiroxină duce la cretinism, manifestat prin:
- creștere deficitară;
- trăsături faciale îngroșate;
- dezvoltare osoasă anormală;
- retard mintal;
- letargie generală.
Ca tratament, se recurge la hormonoterapie cu tiroxină.
La adulți însă, hiposecreția de tiroxină duce la mixedem, manifestat prin:
- creșterea în greutate;
- scăderea ritmului cardiac;
- rata metabolică este scăzută;
- lipsa de energie;
- stare de slăbiciune generalizată.
Secreția în exces (hipersecreția) de T3 și T4 conduce la boala Graves (gușă exoftalmică), manifestată prin:
- pierdere în greutate;
- pulsul este accelerat (tahicardie);
- crește apetitul;
- crește rata metabolică;
- uneori – exoftalmie (globi oculari proeminenți).
13.4. Glandele paratiroide
Glandele paratiroide sunt reprezentate de 4 mici mase de țesut glandular (fiecare având mărimea aproximativă a unui bob de mazăre), dispuse pe fața posterioară a glandei tiroide.
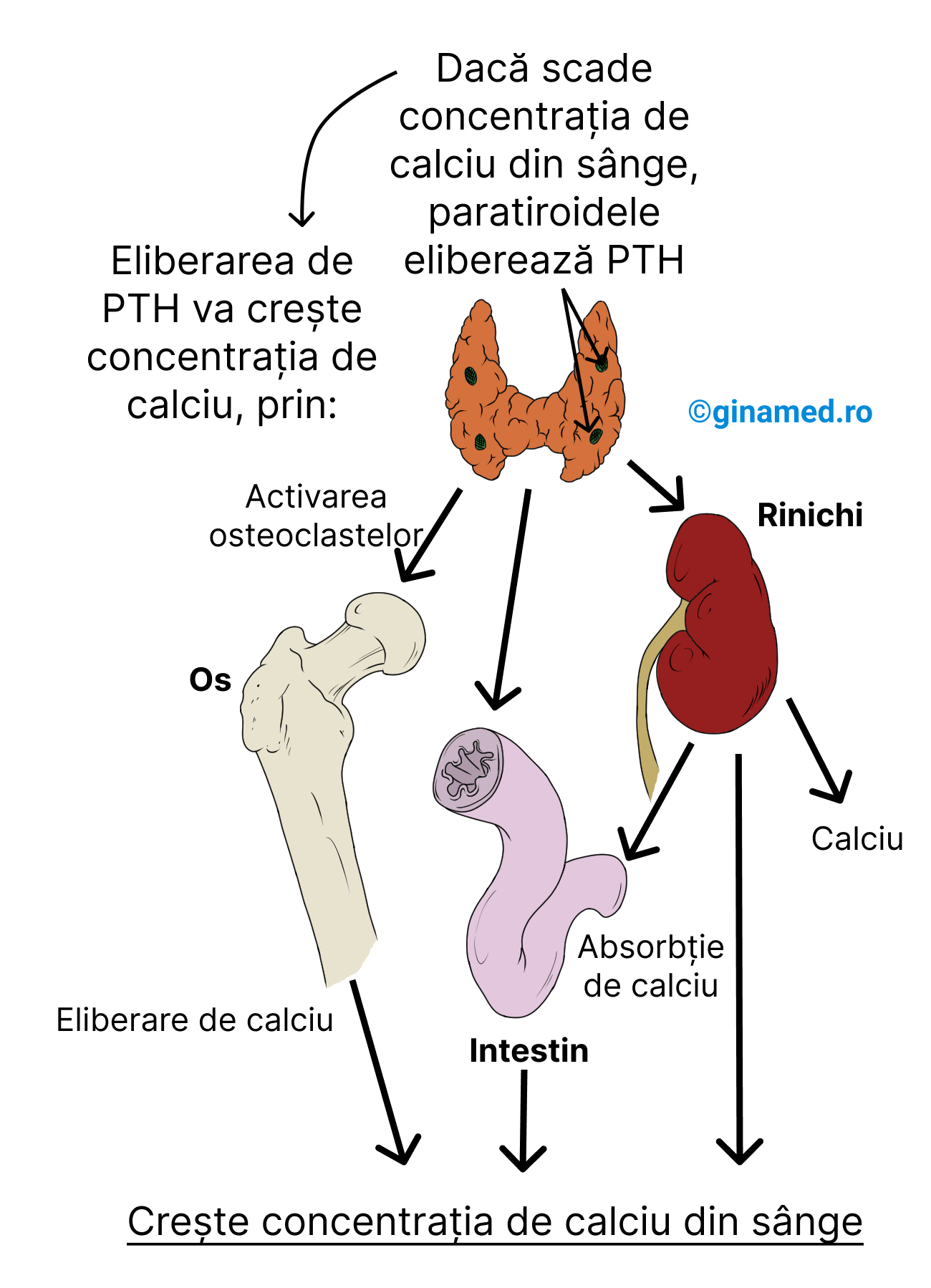
Glandele paratiroide secretă parathormonul (PTH) sau hormonul paratiroidian, care manifestă următoarele efecte:
- crește concentrația de calciu din sânge (antagonistul calcitoninei);
- prin stimularea activității osteoclastelor (stimulează resorbția osoasă), crește resorbția de calciu din oase;
- influențează reabsorbția de calciu în tubii renali;
- influențează reabsorbția de calciu în mucoasa intestinală;
- stimulează activarea renală a vitaminei D (care va regla apoi absorbția de calciu în intestin);
Bolile care apar ca urmare a hipersecreției de PTH, în general, sunt cauzate de tumori paratiroidiene, semnalate în mod caracteristic prin deformări și densitate scăzută a oaselor.
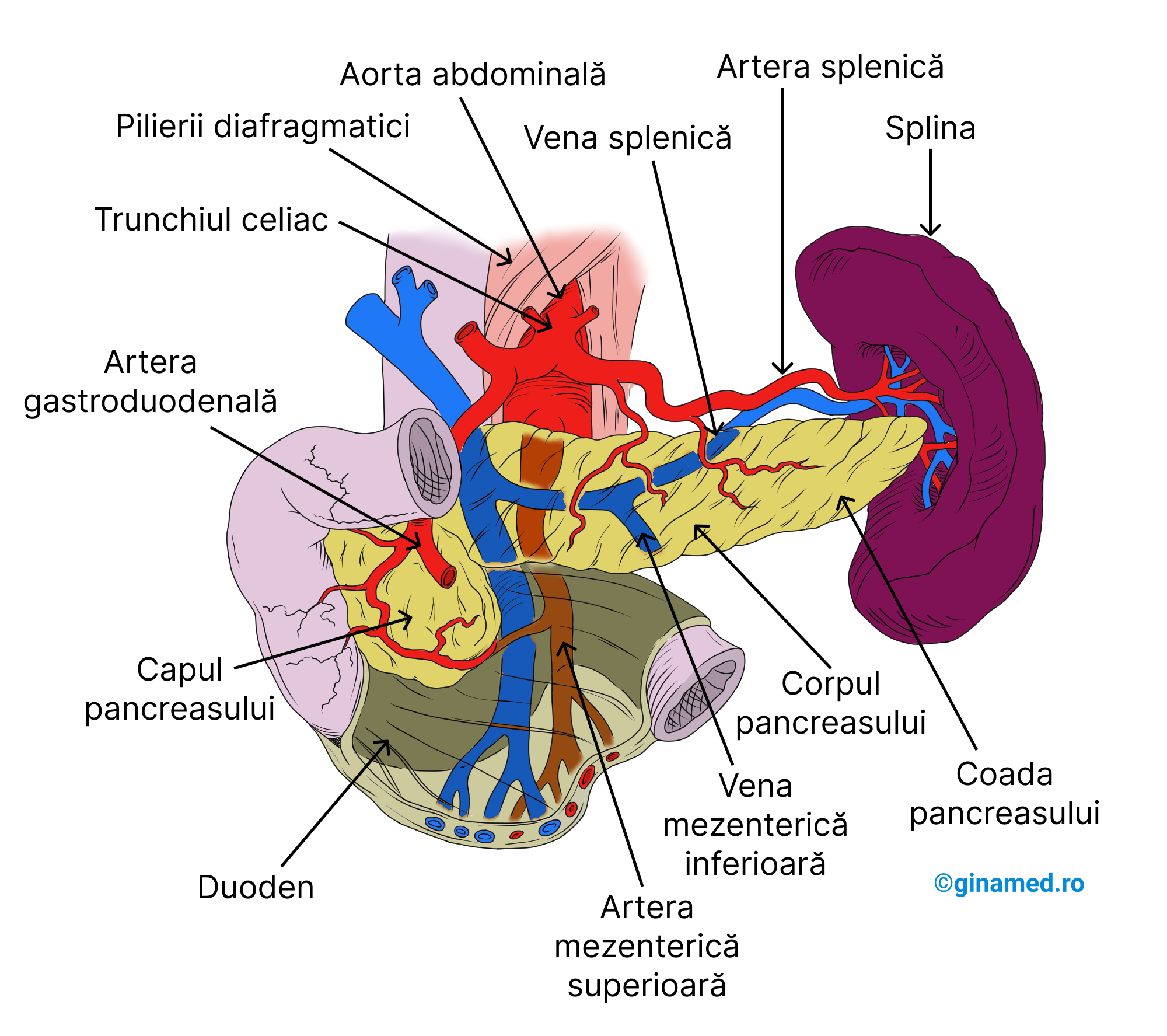
13.5. Pancreasul
În cavitatea abdominală, posterior de stomac și de peritoneu, se află pancreasul, un organ glandular de dimensiuni mari, care prezintă o formă aplatizată. Pancreasul este alcătuit din: cap, corp și coadă. Funcțiile sale sunt: digestivă (produce enzime digestive pancreatice) și endocrină (produce 2 hormoni cu efecte antagoniste: insulina și glucagonul). La nivelul pancreasului, numărul celulelor care produc enzime digestive îl depășește pe cel al celor producătoare de hormoni. Acest aspect se observă prin prezența celulelor producătoare de hormoni în interiorul unor insule pancreatice (denumite, insulele Langerhans) care sunt de fapt „insule” de țesut endocrin, distribuite într-o „mare” de țesut producător de enzime cu rol digestiv.
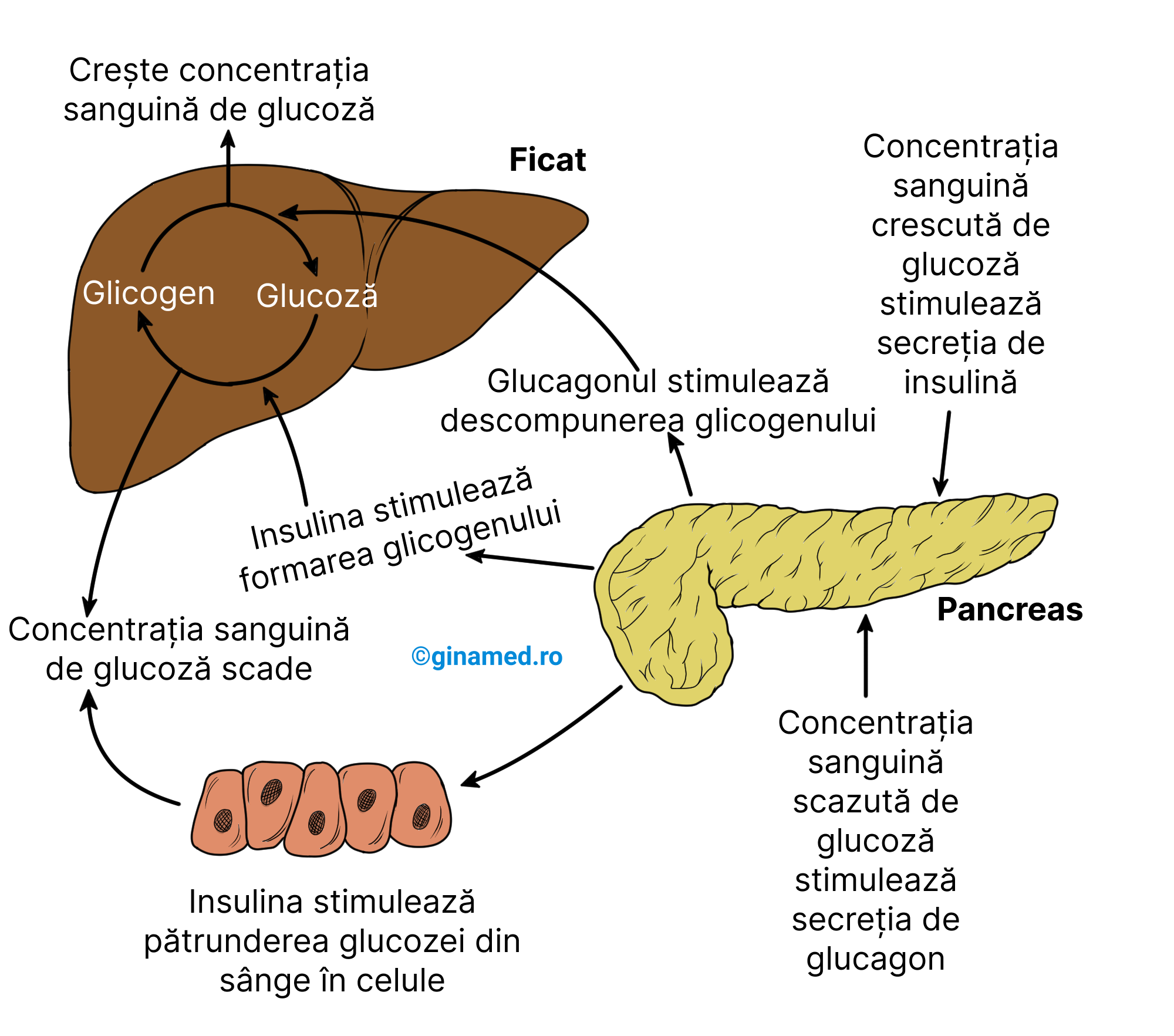
Din punct de vedere structural, insulina este un hormon proteic format din 51 de aminoacizi distribuiți în două lanțuri proteice. După ingestia de alimente (postprandial), insulina este sintetizată de celulele beta din insulele Langerhans. Acțiunea insulinei se manifestă asupra întregului organism prin stimularea intrării în celulă a moleculelor de glucoză, scăzând în acest fel concentrația sangvină a glucozei.
Inactivitatea celulelor beta privează organismul de insulină și astfel determină instalarea diabetului zaharat de tip 1. În situația în care numărul de receptori insulinici din organism este redus, atunci se dezvoltă diabetul zaharat de tip 2. În ambele situații, manifestările resimțite sunt:
- lipsă de energie la nivelul întregului organism și stare de oboseală (deoarece în celule nu intră suficientă glucoză necesară unui metabolism normal);
- glucoza în exces din sânge este eliminată pe cale renală, contribuind la creșterea concentrației de glucoză din urină și implicit creșterea cantității de apă pe care rinichii o elimină pentru a dilua urina;
- astfel, crește frecvența urinărilor;
- apare senzație excesivă de sete (deoarece se pierde multă apă prin urină).
În absența aportului alimentar (în condiții de înfometare), celulele alfa din insulele Langerhans produc glucagon. Acțiunile glucagonului urmăresc:
- stimularea degradării glicogenului (glicogenoliză) la nivelul ficatului, proces prin care se eliberează glucoză în sânge, crescând concentrației ei la acest nivel;
- stimulează gluconeogeneza (formare de glucoză din aminoacizi pe care îi îndepărtează din sânge și molecule lipidice acide);
13.6. Glandele suprarenale
La polul superior al rinichilor se află glandele suprarenale care sunt glande pereche. La nivelul fiecărei glande suprarenale se află două zone:
- medulara – în centru, origine nervoasă;
- corticala – la periferie/ exterior.
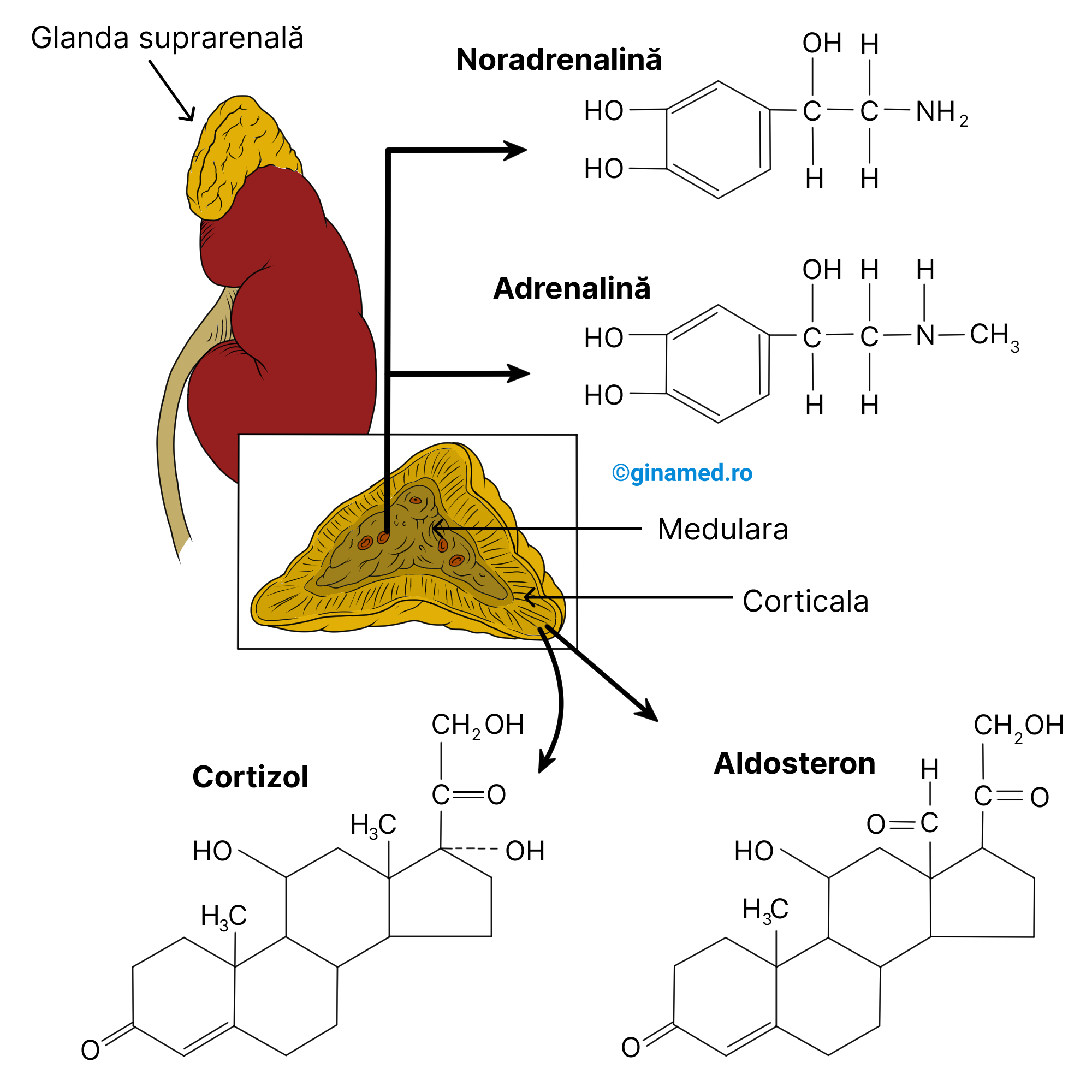
Hormonii secretați de zona corticală contribuie la reglarea echilibrului mineral și energetic și a funcțiilor reproducătoare ale organismului. Aceștia sunt:
- mineralocorticoizi – reprezentant aldosteronul (hormon steroid), care reglează concentrația de electroliți (în special sodiu și potasiu) din sânge și fluidele corporale. Totodată, reglarea secreției de mineralocorticoizi se face în funcție de concentrația electroliților din sânge. Mineralocorticoizii reglează echilibrul sodiului și al electroliților.
- glucocorticoizi – reglarea secreției lor se face prin ACTH sintetizat de adenohipofiză, prin mecanism de feedback negativ. Acțiunile glucocorticoizilor se manifestă asupra: metabolismului carbohidraților, proteinelor, lipidelor, totodată stimulează vasoconstricția (deoarece intervine alături de adrenalină în modularea răspunsului organismului la stres), au rol antiinflamator. Glucocorticoizii reglează metabolismul glucidelor și al proteinelor. Un reprezentant important este cortizolul (hormon steroid).
- hormoni sexuali steroizi – influențează
caracterele sexuale secundare (Precizare: în manual, în tabelul 13.3 de la pagina 302 se precizează la hormonii sexuali că influențează hormonii sexuali secundari - informație incorectă; influențează caracterele sexuale secundare); prin secreția lor, suplimentează o cantitate mult mai crescută de
hormoni sexuali produși de gonade.
Ca urmare a unei tulburări de secreție în sens hiposecretor a glucocorticoizilor și mineralocorticoizilor, se instalează boala Addison care determină următoarele manifestări:
- dezechilibrul concentrației de sodiu și potasiu;
- ten închis la culoare (Completare: deoarece în hiposecreție de mineralocorticoizi și glucocorticoizi, concentrația de ACTH secretat de adenohipofiză va fi crescută (prin feedback negativ) și va stimula pigmentarea pielii);
- deshidratare (se pierde multă apă, deoarece nu este suficient aldosteron);
- hipotensiune;
- stare generalizată de slăbiciune.
În hipersecreția de glucocorticoizi apare sindromul Cushing, care se manifestă prin:
- umflarea feței;
- hipertensiune;
- slăbiciune musculară generalizată.
Hormonii secretați de zona medulară manifestă acțiune complementară cu cea a sistemului nervos simpatic. Acești hormoni au structură aminică și se numesc catecolamine: adrenalina (epinefrina) și noradrenalina (norepinefrina). Sunt 2 hormoni care pregătesc organismul pentru efort fizic intens și reacția „fight or flight” și acționează împreună cu sistemul nervos simpatic.
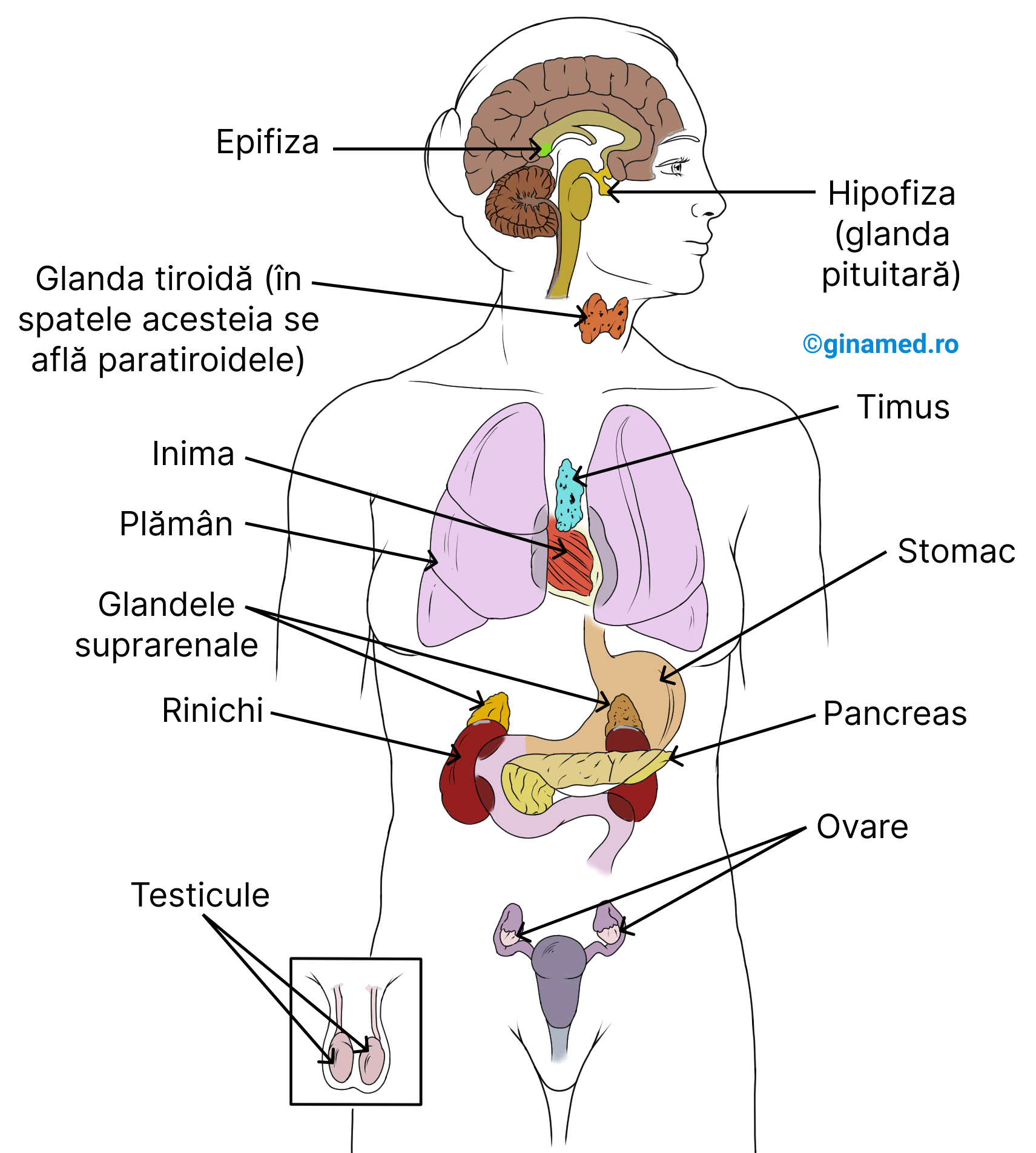
13.7. Alte glande endocrine
Ovarele – celulele foliculare secretă estrogeni și progesteron, hormoni feminini care influențează dezvoltarea caracterelor sexuale secundare feminine.
Testiculele – secretă testosteron și alți androgeni (hormoni masculini), care influențează dezvoltarea caracterelor sexuale secundare masculine.
Epifiza (glanda pineală) – glandă mică aflată în mezencefal, pe peretele superior al ventriculului III. Epifiza prezintă legături cu talamusul. Hormonul secretat de epifiză este melatonina care reglează secreția altor hormoni (acționează asupra organelor reproducătoare, în special ovare) și poate influența ritmul nictemeral (ciclu zi-noapte). (Completare din exercițiile din manual: epifiza se află în centrul encefalului).
Timusul – organ aflat în mediastinul superior, în spatele sternului. Acesta secretă o serie de hormoni, denumiți timozine, care manifestă implicații în maturarea și dezvoltarea limfocitelor T (parte din sistemul imunitar al organismului). La făt și nou-născut, timusul este bine dezvoltat, însă odată cu înaintarea în vârstă dimensiunile glandei scad, fiind abia vizibilă la adolescenți.
Celule endocrine digestive – în epiteliul care tapetează stomacul și intestinul subțire se află câteva celule secretoare de gastrină, secretină și alți hormoni implicați în procesele digestive.
Celule endocrine din ficat, rinichi, inimă și plămâni – secretă cantități foarte mici de hormoni non-steroizi – prostaglandine. Acestea manifestă diferite efecte asupra țesuturilor, cum ar fi contracția țesutului muscular neted. (Completare din exercițiile din manual: prostaglandinele sunt hormoni lipidici non-steroizi).
Celulele rinichiului – secretă eritropoietină, hormon care stimulează sinteza de hematii în măduva osoasă roșie.
Bibliografie:
- Anatomie și fiziologie umană pentru admiterea la facultățile de medicină; Autori: Krumhardt B., Alcamo I.E.; Barron's & Universitatea de Medicină și Farmacie Târgu Mureș, 2022

