10. Glandele endocrine
Cuprins:
10.1. Introducere10.2. Hipofiza (glanda pituitară)
10.3. Glandele suprarenale
10.4. Tiroida
10.5. Paratiroidele
10.6. Pancreasul endocrin
10.7. Epifiza (glanda pineală)
10.8. Timusul
10.9. Disfuncții endocrine
10.1. Introducere
Glandele endocrine – sunt glande cu secreție internă. Acestea sunt alcătuite din epitelii secretorii din a căror structură fac parte celule producătoare de substanțe active, denumite hormoni, pe care le eliberează direct în sânge. Pe această cale sunt transportați către toate celulele corpului. Astfel, hormonii sunt substanțe chimice specifice, care își exercită efectele caracteristice la distanță de locul de sinteză.
Glandele endocrine au rol principal în reglarea metabolismului celular.
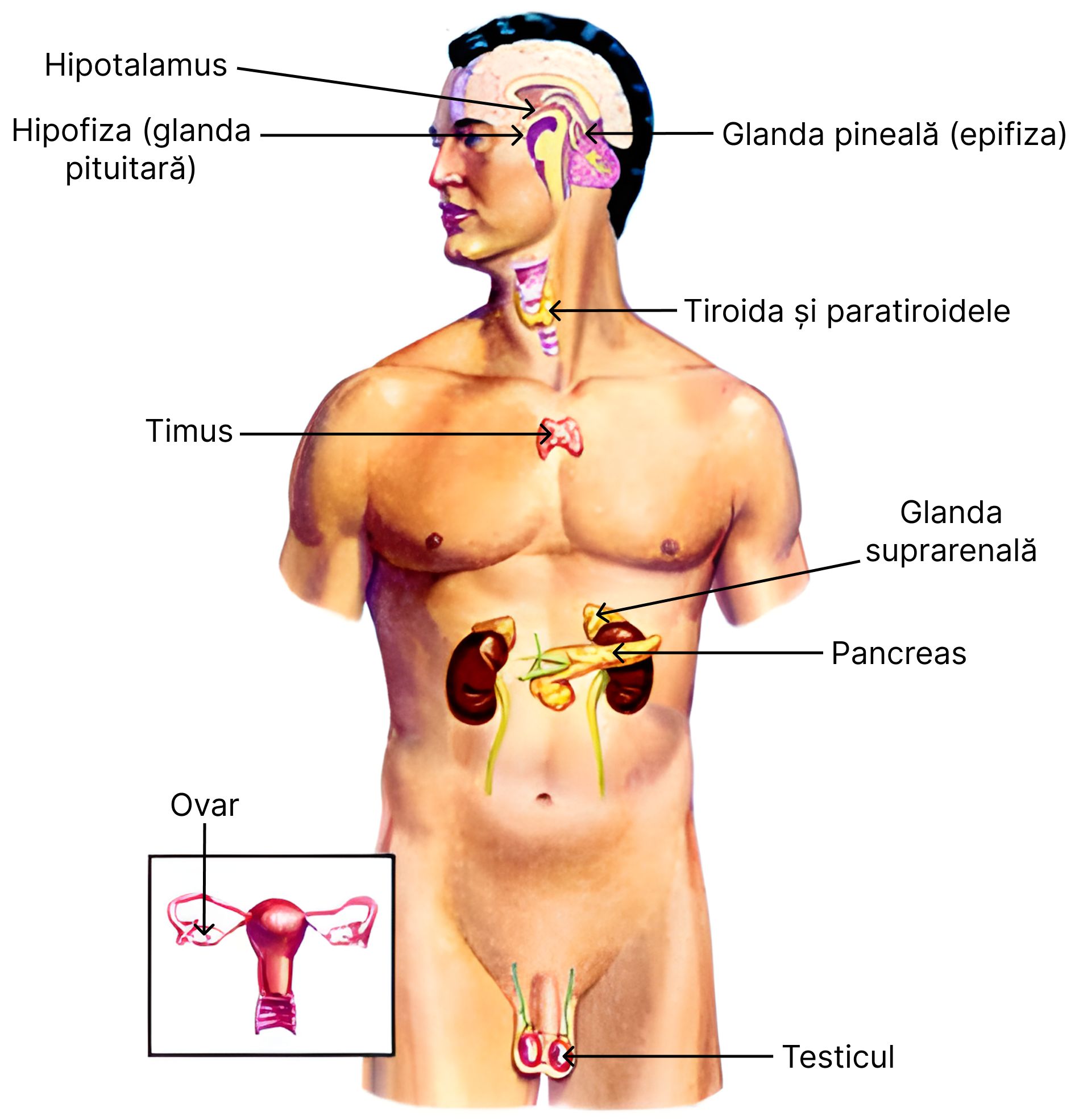
Sunt glande cu secreție endocrină:
- hipofiza (glanda pituitară);
- epifiza (glanda pineală);
- tiroida;
- paratiroidele;
- timusul;
- pancreasul tisular;
- glandele suprarenale;
- testiculul;
- ovarul;
- placenta (temporar).
Unele organe, pe lângă funcția lor principală, prezintă și celule cu secreție endocrină:
- antrul piloric secretă gastrina;
- duodenul secretă hormoni (6-8) cu implicare în reglarea activității secretorii și motorii a aparatului digestiv;
- rinichiul secretă renina și eritropoietina.
La nivelul hipotalamusului, unii neuroni, precum și ai altor organe nervoase prezintă și activitate secretorie, proces denumit neurosecreție și încadrat tot ca o funcție endocrină.
Sistemul endocrin este un sistem anatomo-funcțional complex, aflat sub controlul sistemului nervos. Sistemul endocrin reglează și coordonează umoral activitatea diferitelor organe pe care le integrează în ansamblul funcțiilor organismului.
10.2. Hipofiza (glanda pituitară)
Hipofiza – caracteristici:
- situată la baza encefalului, înapoia chiasmei optice, pe șaua turcească a osului sfenoid;
- forma rotunjită;
- diametru = 1,3 cm;
- m = 500 mg;
- are 3 lobi: anterior, intermediar (mijlociu) și posterior;
- lobul anterior – cel mai dezvoltat, reprezintă 75% din masa hipofizei;
- lobul intermediar – 2% din masă, fiind redus la o lamă simplă epitelială care aderă de lobul posterior;
- lobii anterior și intermediar – formează adenohipofiza, iar cel posterior – neurohipofiza.
Între hipotalamus și hipofiză se stabilesc relații anatomice și funcționale. Din punct de vedere anatomic, legătura dintre cele două structuri se face prin tija pituitară.
Între adenohipofiză și regiunea mediană a hipotalamusului este o legătură vasculară realizată de către sistemul port-hipotalamo-hipofizar. Meritele studierii acestuia le se atribuie anatomistului român Grigore T. Popa alături de Unna Fielding.
Între neurohipofiză și hipotalamusul anterior se află tractul nervos hipotalamo-hipofizar.
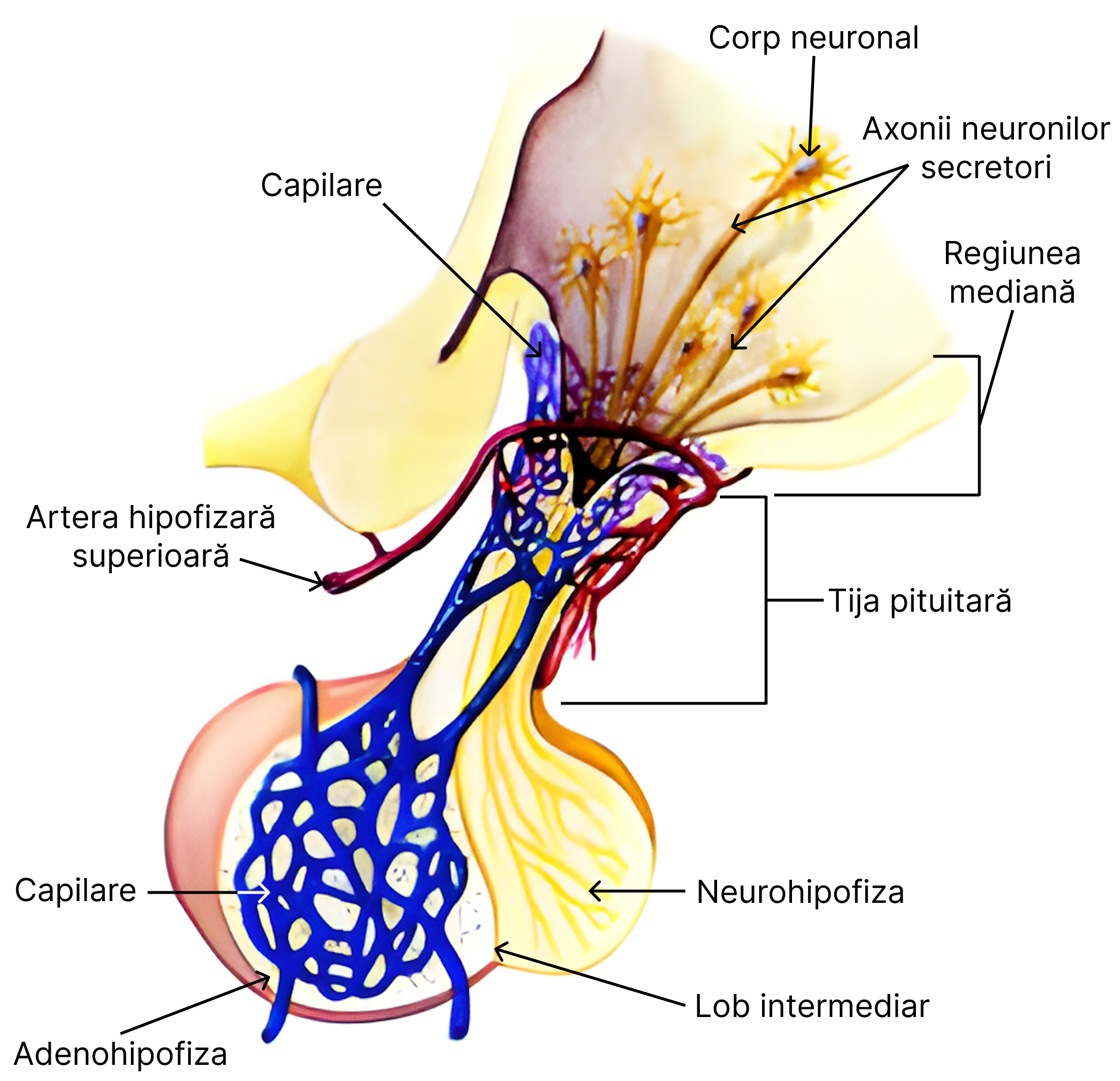
Pe baza acestor legături de tip vascular și nervos, precum și prin produșii de neurosecreție, secreția hipofizară este controlată și reglată de către hipotalamus. Acesta, prin intermediul proceselor secretorii hipofizare, ajunge să coordoneze întreaga activitate a sistemului endocrin.
Adenohipofiza
Adenohipofiza – dispusă anterior, însă se întinde și posterior. Înconjoară aproape în totalitate neurohipofiza. Hormonii secretați de către adenohipofiză se împart în: glandulotropi (au ca organe țintă alte glande endocrine): ACTH, TSH, FSH, LH și non-glandulotropi: STH, prolactina.
Hormonii non-glandulotropi: STH și prolactina
1. STH – Hormonul somatotrop sau hormonul de creștere. Alături de insulină, hormonii tiroidieni și gonadici, are rol în stimularea creșterii organismului.
Mai exact, STH:
- determină creșterea oaselor în lungime prin stimularea condrogenezei (formare de țesut cartilaginos) la nivelul cartilajelor de creștere metafizare (diafizo-epifizare);
- după pubertate, determină îngroșarea oaselor lungi și dezvoltarea oaselor late;
- stimulează creșterea mușchilor și a viscerelor, cu excepția creierului;
- determină o retenție de compuși ai Ca, Na, K, P, N.
Cea mai mare parte a efectelor imprimate sub acțiunea STH sunt exercitate indirect, pe baza unui sistem de factori de creștere, denumiți somatomedine.
Hipersecreția STH are urmări, în funcție de vârstă, asupra dezvoltării somatice și a metabolismului. În cazul în care tulburarea în sens hipersecretor se înregistrează înainte de pubertate, se instalează gigantismul. Astfel, fără vreo afectare a intelectului, individul atinge o talie mai mare de 2 m ca urmare a creșterii exagerate în lungime a extremităților.
O tulburare hipersecretorie instalată după pubertate, determină apariția acromegaliei. Aceasta se manifestă prin creșterea exagerată (completare: aici se referă la o creștere în volum și grosime) a: oaselor feței, mandibulei, oaselor late, în general. Totodată, buzele se îngroașă, viscerele cresc (inima, ficatul, rinichii, limba), mâinile și picioarele se alungesc în mod exagerat (completare: Acromegalia apare la adult, după închiderea cartilajelor de creștere. Deci oasele lungi nu mai pot crește în lungime. Are loc o alungire a lor, însă dată de îngroșare, creștere în volum, însă nu o crește în lungime propriu-zisă.).
Tulburarea hiposecretorie de STH la copil nu oprește creșterea neuropsihică, însă pe cea somatică, da. Cu un intelect normal, indivizii ating o talie mică (1,20 – 1,30 m), dar proporționat dezvoltați. În acest caz, boala poartă numele de piticism sau nanism hipofizar.
2. Prolactina – se mai numește hormonul mamotrop sau luteotrop (LTH).
Printre efectele prolactinei se numără:
- la femei, stimularea secreției lactate a glandei mamare (sensibilizată de progesteron și estrogeni);
- inhibă activitatea gonadotropă – previne ovulația.
Stimulii care favorizează eliberarea de prolactină în perioadele din afara sarcinii sunt: somnul, hipoglicemia, efortul fizic, stresul psihic și chirurgical. Pe perioada sarcinii, secreția de LTH înregistrează o creștere gradată, cu un maxim la naștere. La aproximativ 8 zile de la naștere, concentrația de prolactină revine la nivelul de control. După naștere, creșteri temporare ale secreției de prolactină sunt determinate de supt.
Hormonii glandulotropi: ACTH, TSH, FSH, LH
1. ACTH – hormonul adrenocorticotrop sau corticotropina
Efectele ACTH sunt:
- efect stimulator asupra glandei corticosuprarenale – crește concentrația în sânge a glucocorticoizilor și hormonilor sexosteroizi (acțiune indirectă);
- efectele sunt mai reduse asupra secreției de mineralocorticoizi (acțiune indirectă);
- stimulează în mod direct procesul de
melanogeneză (la nivelul celulelor pigmentare sau melanocite), cu închiderea
culorii pielii.
Perturbarea producției de corticotropină în sens hipersecretor favorizează instalarea efectelor specifice excesului de glucocorticoizi, precum și efecte melanocitostimulatoare la nivel tegumentar cu apariția diabetului bronzat.
În hiposecreție, efectele resimțite de individ se asociază celor caracteristice deficitului de glucocoticoizi din boala Addison: hipotensiune, scade capacitatea de efort (adinamie), se pierde apă și sare.
2. TSH – tireostimulina sau hormonul tireotrop
TSH are efect stimulator asupra sintezei și secreției de hormoni tiroidieni.
Hipersecreția de TSH duce la instalarea hipertiroidismului (de exemplu, boala Basedow). Hiposecreția determină insuficiența tiroidiană.
3. Hormonii gonadotropi (gonadostimulinele): FSH și LH
Acești 2 hormoni intervin în controlul funcției gonadelor.
FSH – hormonul foliculostimulant: la femeie, stimulează secreția de estrogeni și favorizează creșterea și maturarea foliculului Graaf. La bărbat, are efect stimulator asupra dezvoltării tubilor seminiferi și a spermatogenezei.
LH – hormonul luteinizant: la femeie, determină producerea ovulației și apariția corpului galben. Totodată, stimulează și secreția acestuia de progesteron și estrogeni. La bărbat, stimulează celulele interstițiale testiculare Leydig să secrete androgeni.
Lobul intermediar (mijlociu)
Lobul intermediar (mijlociu) – din punct de vedere anatomic, este integrat în adenohipofiză. Secretă hormonul melanocitostimulat (MSH), al cărui precursor este același cu al ACTH-ului. Secreția sa este inhibată de un hormon eliberat de către hipotalamus. MSH stimulează pigmentogeneza.
Lobul posterior (neurohipofiza)
Neurohipofiza (lobul posterior) eliberează în circulație: vasopresină (sau ADH – hormonul antidiuretic) și oxitocina (ocitocina). Aceștia sunt secretați în hipotalamusul anterior. Sub influența acestuia, pe calea tijei pituitare, ADH-ul și oxitocina sunt puși în circulație.
ADH – hormonul antidiuretic sau vasopresina – determină:
- creșterea absorbției facultative de apă la nivelul tubilor distali și colectori ai nefronului (acțiune principală);
- reduce volumul urinar;
- concentrează urina;
- reduce secrețiile tuturor glandelor exocrine (în acest fel intervine în menținerea volumului lichidelor organismului);
- vasoconstricție (în doze mari).
În hiposecreție de ADH se pierd cantități mari de apă (până la 20L în 24h), în principal prin urină. Patologia se numește diabet insipid și apare în cazul unor leziuni la nivelul hipotalamusului sau a neurohipofizei.
Oxitocina (ocitocina) – determină:
- contracția musculaturii netede a uterului gravid (în principal, în apropierea travaliului);
- contracția celulelor mioepiteliale care înconjoară alveolele și astfel are loc expulzia laptelui din glanda mamară.
10.3. Glandele suprarenale
Sunt glande pereche, dispuse la polul superior al rinichiului. Fiecare glandă are o zonă corticală sau periferică – corticosuprarenala (CSR) și una medulară – medulosuprarenala (MSR). Cele două prezintă diferențe din punct de vedere anatomic, embriologic și funcțional.
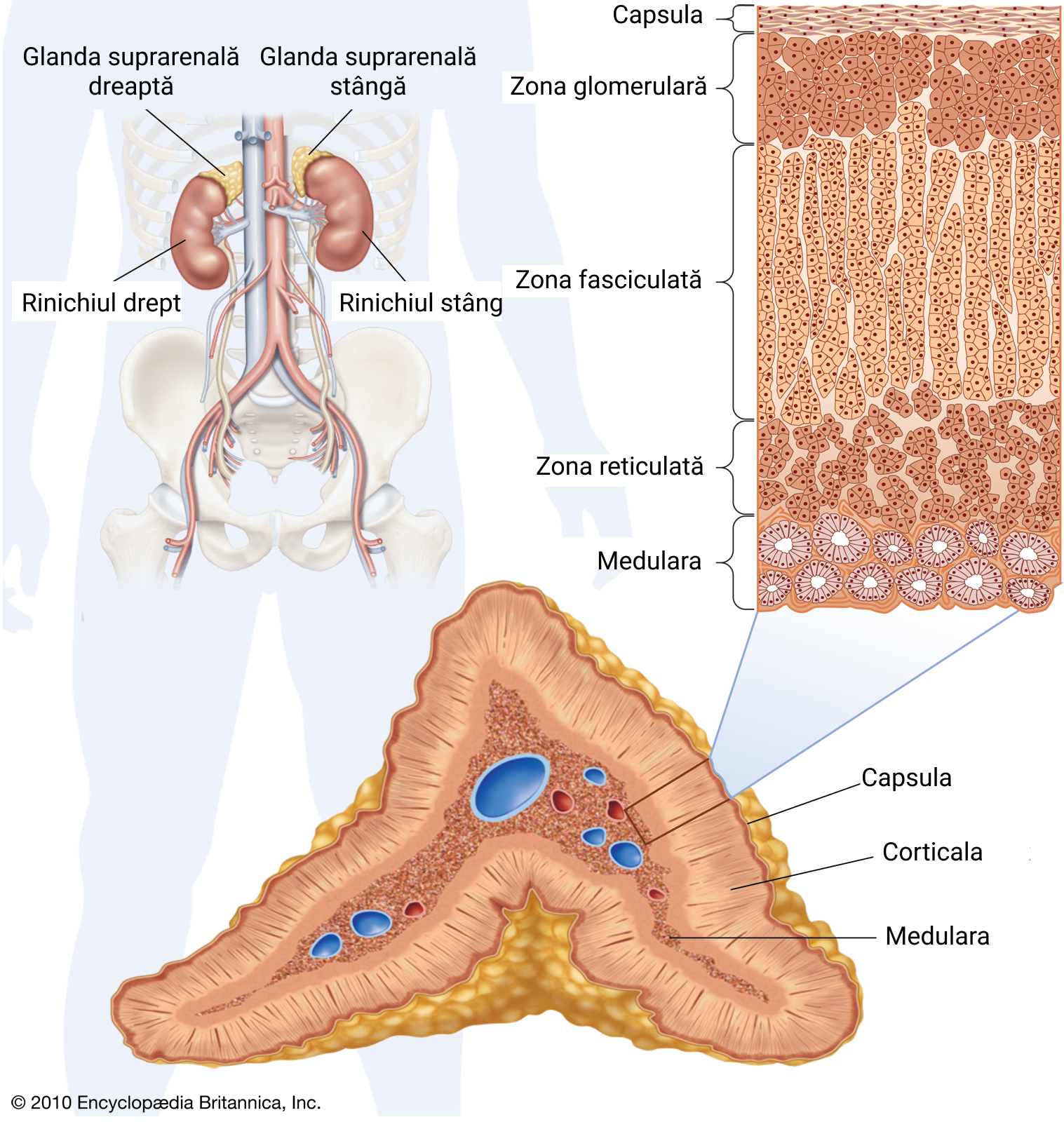
Corticosuprarenala (CSR)
Hormonii secretați de către corticosuprarenală (CSR) sunt sintetizați din colesterol și sunt de natură lipidică. Au rol vital. Conform acțiunii principale exercitată de către aceștia, se împart în 3 categorii: mineralocorticoizi, glucocorticoizi, sexosteroizi.
1. Mineralocorticoizii
Reprezentant principal al mineralocorticoizilor: aldosteron. Acesta are rol în metabolismul sărurilor minerale deoarece determină:
- reabsorbția Na+, la schimb cu eliminare de K+ sau H+ (pe care îi excretă la nivelul tubilor uriniferi controți distali și colectori);
- kaliurie (K+ în exces în urină);
- acidurie (H+ în exces în urină);
- reabsorbția de Cl- (însoțește reabsorbția de Na+);
- reabsorbția apei (consecința gradientului osmotic creat de transportul NaCl).
Aldosteronul mai acționează și asupra unor celule țintă de la nivelul glandelor sudoripare, salivare și colice.
Hipersecreția de aldosteron se numește boala Conn. Ca manifestări sunt: retenția masivă de sare și apă, determină formarea de edeme și hipertensiune.
Hiposecreția de aldosteron se numește boala Addison și este o consecință a insuficienței globale a corticosuprarenalei. Ca manifestări sunt: pierdere de apă și sare, la care se adaugă hipotensiune și scăderea capacității de efort (adinamie).
2. Glucocorticoizii
Glucocorticoizi - reprezentanți: cortizon și hidrocortizon (cortizol). Circulația în sânge se face legați de proteine plasmatice. Efectele metabolice specifice sunt exercitate de o mică fracțiune liberă, nelegată a cortizolului.
Asupra unor organe și țesuturi, efectele specifice glucocorticoizilor sunt:
- în sistemul osos: simulează procesele catabolice, prin scădere sintezei de matrice organice și scăderea absorbției intestinale a calciului;
- în organe hematopoetice și sistemul imun – scăderea nr. de eozinofile, bazofile și limfocite circulante (limfopenie); creșterea nr. de neutrofile, plachete, hematii și creștere stabilitatea membranelor lizozomale (Completare: Enzimele lizozomale sunt mediatori importanți ai bolilor inflamatorii acute și cronice. Eliberarea enzimelor lizozomale în citoplasmă stimulează mediatorii inflamatori precum radicalii de oxigen, prostaglandine și alții. Faptul că glucocorticoizii cresc stabilitatea membranelor lizozomale, contribuie la efectul lor antiinflamator pentru că împiedică eliberarea de mediatori proinflamatori.);
- în funcțiile superioare ale SNC – susțin integritatea acestora. O scădere a cantității lor determină modificări senzoriale, ale EEG (completare: electroencefalogramă), alterarea personalității.
Roluri fiziologice ale glucocorticoizilor în metabolismul intermediar se manifestă astfel:
- în metabolismul protidic: stimulează catabolismul în mușchii scheletici (completare: se distrug proteinele de la acest nivel); stimulează procesele anabolice în ficat;
- în metabolismul glucidic: efect hiperglicemic (prin gluconeogeneză);
- în metabolismul lipidic: stimulează lipoliza și totodată crește concentrația acizilor grași liberi plasmatici.
Hipersecreția de hormoni glucocorticoizi este asociată sindromului Cushing în care se remarcă predominant dereglări ale metabolismului intermediar. Pacienții cu o astfel de patologie prezintă diabet, hipertensiune și obezitate.
Hiposecreția de hormoni glucocorticoizi se întâlnește în boala Addison.
3. Hormonii sexosteroizi
Se împart în două grupe de hormoni: androgeni (se aseamănă cu cei secretați de testicul) și estrogeni (se aseamănă cu cei secretați de ovare). Acțiunea acestora se completează cu cea a hormonilor sexuali cu care se aseamănă.
Prin secreția lor, hormonii sexosteroizi intervin în principal în apariția și dezvoltarea caracterelor sexuale secundare. Astfel, la băieți determină:
- creșterea bărbii și a mustăților;
- dezvoltarea laringelui;
- îngroșarea vocii;
- dezvoltarea scheletului;
- dezvoltarea masei musculare.
La fete, hormonii sexosteroizi:
- stimulează dezvoltarea glandei mamare;
- depunerea lipidelor pe șolduri și coapse.
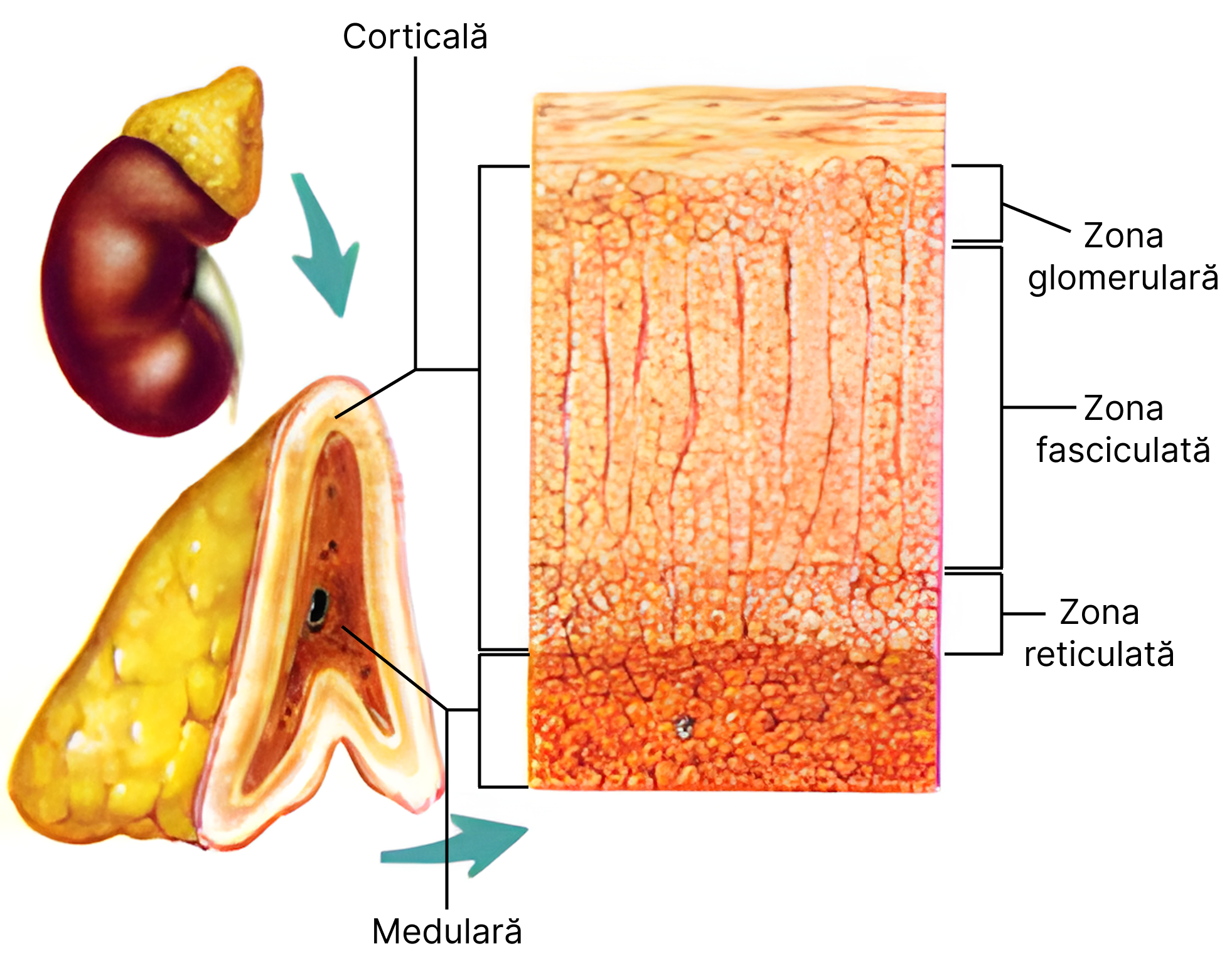
Medulosuprarenala (MSR)
MSR – este porțiunea medulară a glandelor suprarenale. Din punct de vedere anatomic și funcțional, regiunea medulară a suprarenalelor este un ganglion simpatic, în care neuronii săi nu prezintă prelungiri.
Hormonii secretați de MSR poartă numele de catecolamine și sunt:
- adrenalina/ epinefrina – ADR (secretată în proporție de 80%);
- noradrenalina/ norepinefrina – NA (secretată în proporție de 20%).
Acțiunea hormonilor adrenalină și noradrenalină este identică cu stimularea sistemului nervos simpatic (SNS).
Acțiunile principale determinate de acești hormoni și mediatori chimici (ADR și NA), sunt:
- pe aparatul cardiovascular: produc tahicardie, vasoconstricție, hipertensiune, cresc excitabilitatea inimii. ADR – are efect dilatator asupra vaselor musculare și contractă vasele din piele, mucoase, viscere. NA – predominant acțiuni vasoconstrictoare.
- pe aparatul respirator: relaxează musculatura netedă și dilată bronhiile.
- pe aparatul digestiv: relaxează musculatura netedă a pereților și contractă sfincterele. Majoritatea secrețiilor sunt inhibate. Contractă splina și ficatul.
- în metabolismul glucidic și lipidic: produc glicogenoliză, hiperglicemie, mobilizarea grăsimilor din rezerve și catabolismul acizilor grași. ADR – efecte predominant metabolice și energetice.
- alte acțiuni: dilată pupila (midriază), contractă fibrele netede ale mușchilor erectori ai firului de păr. Determină alertă corticală, anxietate și frică. Stimulează sistemul reticulat activator ascendent (SRAA).
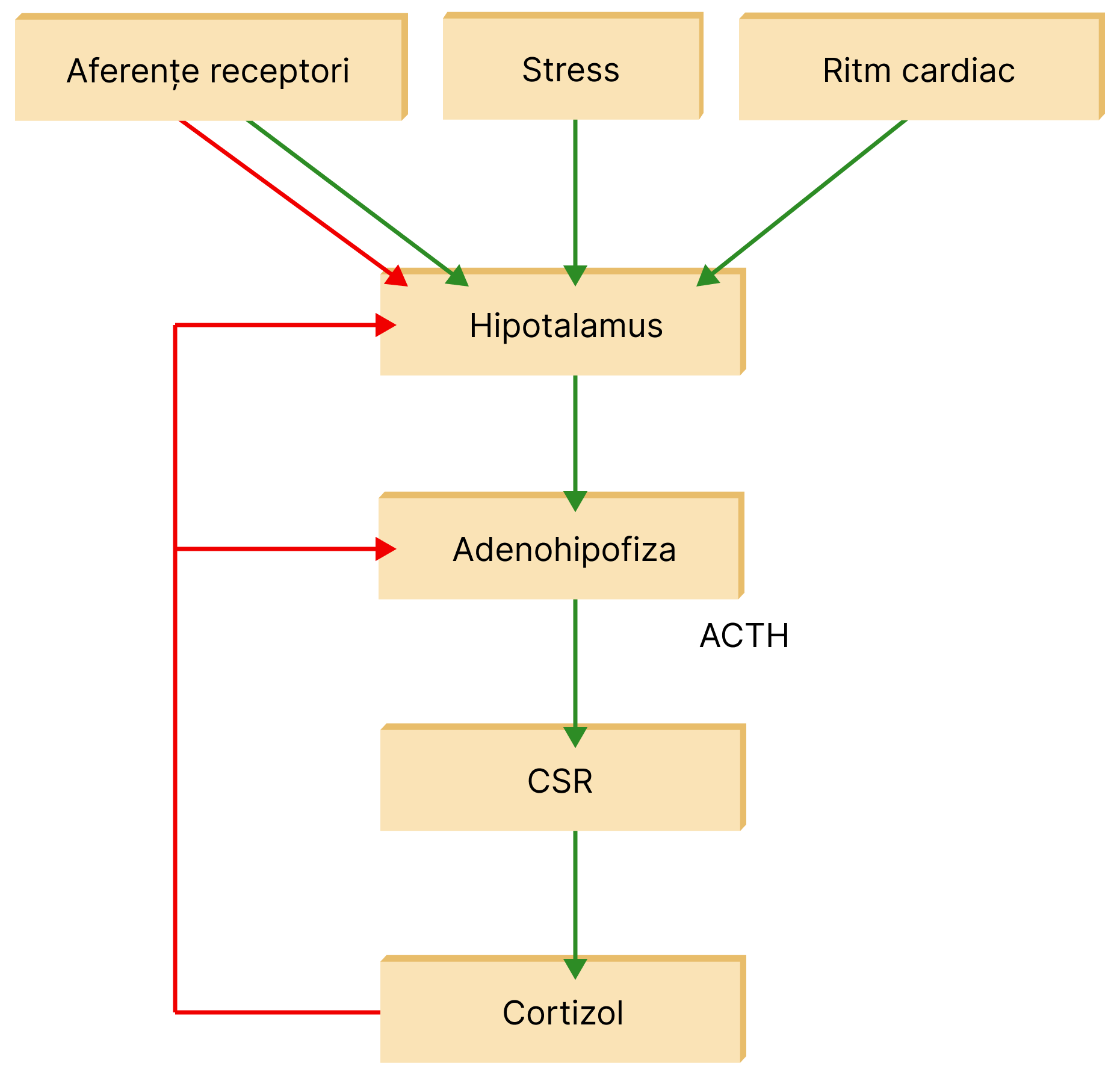
În condiții de stres (stări de încordare neuropsihică, emoții, traumatisme, frig sau căldură excesivă, etc.) secreția CSR și MSR este stimulată. Hormonii eliberați manifestă rol important în reacția de apărare a organismului în fața diferitelor agresiuni interne și externe.
10.4. Tiroida
Tiroida se află în zona anterioară a gâtului, dispusă într-o capsulă fibroasă denumită loja tiroidei. Glanda prezintă 2 lobi laterali legați prin intermediul istmului tiroidian.
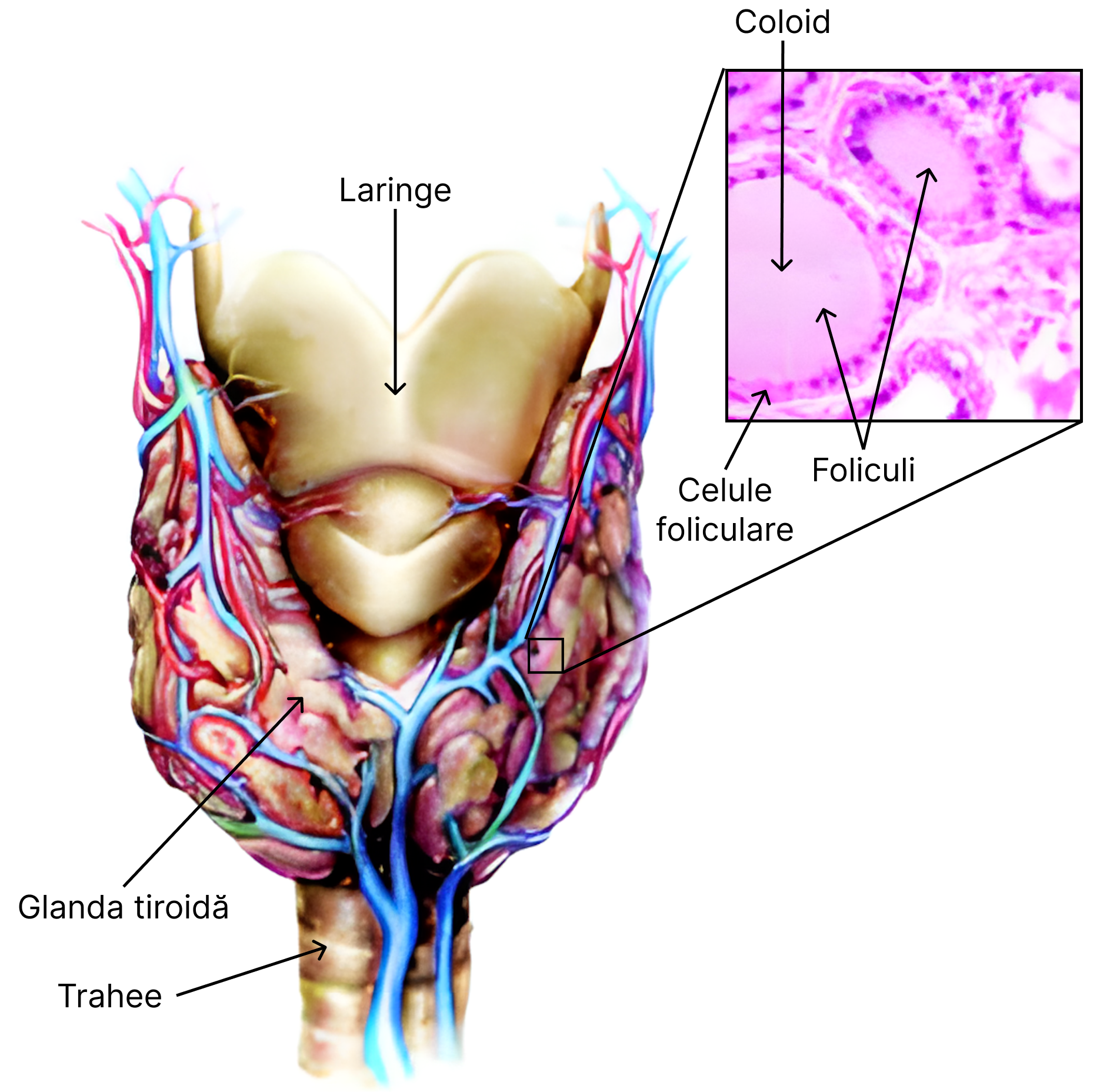
Celule epiteliale organizate în foliculi stau la baza formării țesutului secretor (parenchimului glandular) al tiroidei. Interiorul foliculilor adăpostesc un material de consistență vâscoasă, denumit coloid. Acesta se constituie din tireoglobulină care reprezintă forma de depozit a hormonilor tiroidieni: triiodotironina și tiroxina. Celulele foliculare sunt responsabile de sinteza tireoglobulinei (care este o proteină). Hormonii tiroidieni rezultă prin iodurarea resturilor de tirozină din structura tireoglobulinei. TSH-ul hipofizar controlează sinteza și eliberarea acestora din coloid în circulația sangvină.
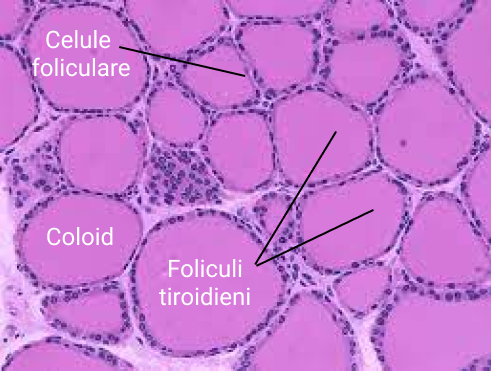
Hormonii tiroidieni intervin în:
- creșterea metabolismului bazal;
- creșterea consumului energetic;
- procesele morfogenetice, de creștere și diferențiere celulară și tisulară (semnificativ la nivelul SN) - Completare: realizează astfel și anabolism proteic.
Asupra metabolismului intermediar, hormonii tiroidieni au următoarele efecte:
- metabolismul glucidic: hiperglicemic;
- metabolismul lipidic: hipocolesterolemiant;
- metabolismul proteic: catabolic.
Efectele specifice ale hormonilor tiroidieni (triiodotironina și tiroxina) manifestate pe organe și sisteme, sunt:
- aparat cardio-vascular: cresc forța de contracție și frecvența contracțiilor cardiace; efect vasodilatator;
- mușchi scheletici: cresc tonusul, forța de contracție și promptitudinea răspunsului (reflex de tip miotatic);
- aparat respirator: cresc amplitudinea și frecvența mișcărilor respiratorii;
- SN: stimulează diferențierea neuronală, dezvoltarea normală a sinapselor, mielinizarea.
Hiposecreția hormonilor tiroidieni (hipotiroidism) determină manifestări variabile, dependente de vârstă. Dacă se înregistrează la un copil mic atunci patologia se manifestă prin încetinirea dezvoltării atât psihice cât și somatice și poate ajunge până la cretinism. La adult, hipofuncția tiroidiană determină diminuări de atenție, memorie și capacitate de învățare. Însă, indiferent de vârstă, bolnavii mai prezintă procese energetice reduse, scăderea metabolismului bazal, senzație de frig, pielea devine uscată, îngroșată, părul începe să cadă. În plus, țesuturile se îmbibă cu un edem mucos (mixedem).
În hipersecreție de hormoni tiroidieni (hipertiroidism) se înregistrează o creștere a metabolismului bazal cu +100% și o accentuare a efectelor fiziologice ale hormonilor ce determină tulburări funcționale. Totodată, bolnavii pot prezenta protruzia globilor oculari (exoftalmie) (în unele tipuri de hipertiroidism).
Gușa endemică este o altă afecțiune a glandei tiroide. Gușa constituie o creștere anatomică a glandei, însoțită de obicei de hipofuncție. Cauza gușei este dată de prezența în alimente și în apa de băut a unor substanțe chimice oxidante, denumite substanțe gușogene. Acțiunea acestora se exercită în mod negativ, producând hipertrofia glandei numai în regiunile sărace în iod.
Reglarea secreției de hormoni tiroidieni se realizează printr-un mecanism de feedback hipotalamo-hipofizar-tiroidian.
10.5. Paratiroidele
Paratiroidele sunt 4 glande de dimensiuni mici. Acestea sunt dispuse câte două pe partea posterioară a lobilor tiroidieni. În structura lor intră celulele principale (secretoare de parathormon) și celulele parafoliculare, similare cu celulele „C” din tiroidă (secretoare de calcitonină).
Calcitonina (CT) – hormon cu efect hipocalcemiant. Secreția sa este stimulată de hipercalcemie, iar rezultatul global al efectelor sale este hipocalcemia.
Rezultatul efectelor conjugate ale parathormonului sunt hipercalcemie și hipofosfatemie. Aceste fenomene sunt favorizate de creșterea absorbției de calciu la nivel intestinal, activarea osteoclastelor, stimularea reabsorbției de calciu în nefronul distal și inhibarea reabsorbției tubulare de fosfați anorganici.
Hipercalcemia are efect inhibitor asupra secreției de PTH, iar hipocalcemia o stimulează. În hipersecreție de PTH (hiperparathiroidism), bolnavii prezintă rarefierea oaselor (care pot favoriza fracturi spontane), iar calciul aflat în exces se depune în țesuturi sau formează calculi urinari.
10.6. Pancreasul endocrin
Pancreasul, glandă cu secreție mixtă, alcătuit din corp și coadă se află în cavitatea abdominală, dispus anterior față de rinichiul stâng. Pancreasul endocrin este alcătuit din insule de celule cu secreție endocrină, numite insulele Langerhans. Celulele secretorii se numesc: celule α (20%) – secretă glucagon și celule β (60-70%) – secretă insulina.
Descoperirea inițială a insulinei a fost făcută de către cercetătorul român Nicolae C. Paulescu în anul 1921. Însă canadienii F.G. Banting și J.J.R. Macleodau primit Premiul Nobel pentru redescoperirea ei în 1923.
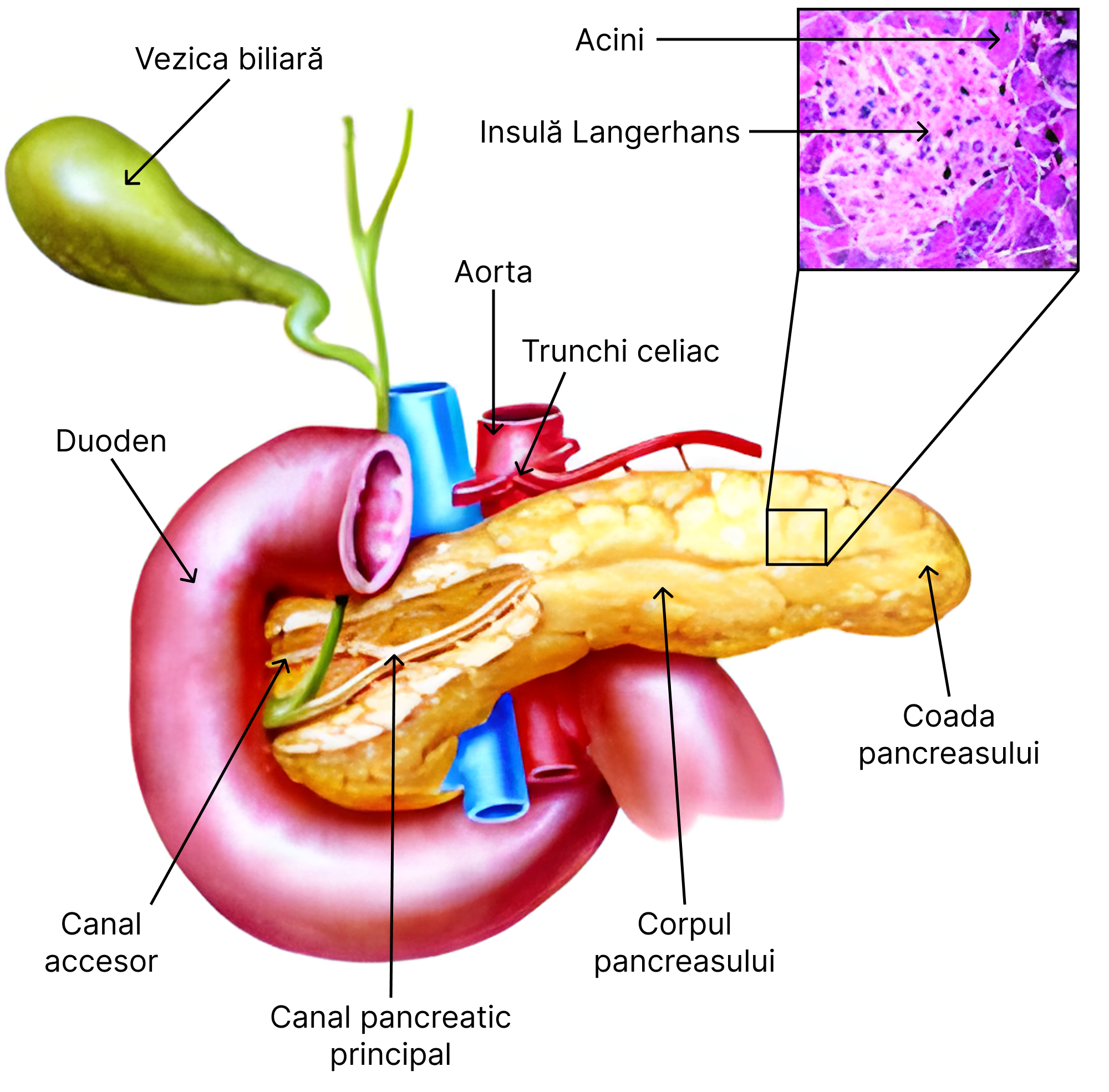
Prin secreția sa de hormoni, pancreasul endocrin controlează metabolismul intermediar al glucidelor, lipidelor și proteinelor. Insulina este unicul hormon care manifestă o acțiune anabolizantă pentru toate metabolismele intermediare. De asemenea, este și unicul hormon cu efect hipoglicemiant.
Valoarea medie a glicemiei este de 65-110 mg/dL.
Efectele metabolice ale insulinei manifestate asupra organelor, constau în:
- Ficat
| Metabolism glucidic | Metabolism lipidic | Metabolism proteic |
|---|---|---|
| Crește glicogenogeneza | Crește lipogeneza | Scade proteoliza |
| Scade gluconeogeneza |
- Țesutul adipos
| Metabolism glucidic | Metabolism lipidic | Metabolism proteic |
|---|---|---|
| Crește transportul glucozei | Crește sinteza de trigliceride și acizi grași | - |
| Crește sinteza de glicerol | Crește sinteza de enzime lipogenetice | |
| Scade lipoliza |
- Mușchi
| Metabolism glucidic | Metabolism lipidic | Metabolism proteic |
|---|---|---|
| Crește transportul glucozei | - | Crește captarea aminoacizilor |
| Crește glicoliza | Crește sinteza proteică | |
| Crește sinteza de glicogen |
Deficitul secretor de insulină se numește diabet zaharat și reprezintă o patologie metabolică complexă. Aceasta se caracterizează prin:
- glicemie crescută (la măsurători repetate); și care, în evoluția ei prezintă:
- hiperglicemie;
- glicozurie;
- poliurie (volum urinar crescut);
- polidipsie (sete excesivă);
- polifagie (foame excesivă);
- dezechilibre acido-bazice;
- dezechilibre electrolitice.
Complicații survenite în cursul bolii provoacă și compromiterea morfofuncțională a anumitor organe și țesuturi cu implicații vitale, cum sunt: sistemul nervos (SN), sistemul cardiovascular sau sistemul excretor.
Hipersecreția de insulină se manifestă printr-un efect hipoglicemic sever, care ar putea compromite dramatic funcția sistemului nervos.
Asupra metabolismelor intermediare, glucagonul determină următoarele efecte:
- în metabolismul glucidic: stimulează glicogenoliza și gluconeogeneza;
- în metabolismul lipidic: stimulează lipoliza;
- în metabolismul proteic: stimulează proteoliza.
Ale acțiuni ale glucagonului, sunt:
- stimulează forța de contracție miocardică;
- stimulează secreția biliară;
- inhibă secreția gastrică.
10.7. Epifiza (glanda pineală)
Epifiza sau glanda pineală se află între tuberculii (coliculii) cvadrigemeni superiori. Epifiza intră în componența epitalamusului. Din punct de vedere anatomic și funcțional, epifiza are conexiuni cu epitalamusul, împreună cu care formează un sistem neurosecretor epitalamo-epifizar.
Hormonii secretați de epifiză sunt:
- melatonina – efect frenator (inhibitor) asupra funcției gonadelor.
- vasotocina – efect antigonadotrop, în special anti-LH.
Extractele de epifiză exercită efecte asupra metabolismelor: glucidic, lipidic, proteic și mineral.
Epifiza are legături strânse cu retina. Stimulii luminoși produc, prin intermediul nervilor simpatici, o reducere a secreției de melatonină. În schimb, întunericul crește secreția de melatonină și totodată frânează funcția gonadelor.
10.8. Timusul
Timusul se află în mediastin, în spatele sternului (retrosternal). În prima parte a ontogenezei (Completare: ontogeneză = proces de dezvoltare individuală a unui organism de la stadiu de embrion până la sfârșitul vieții sale), până la perioada de pubertate, timusul are rol de glandă endocrină. La pubertate, începe involuează, dar fără să dispară complet.
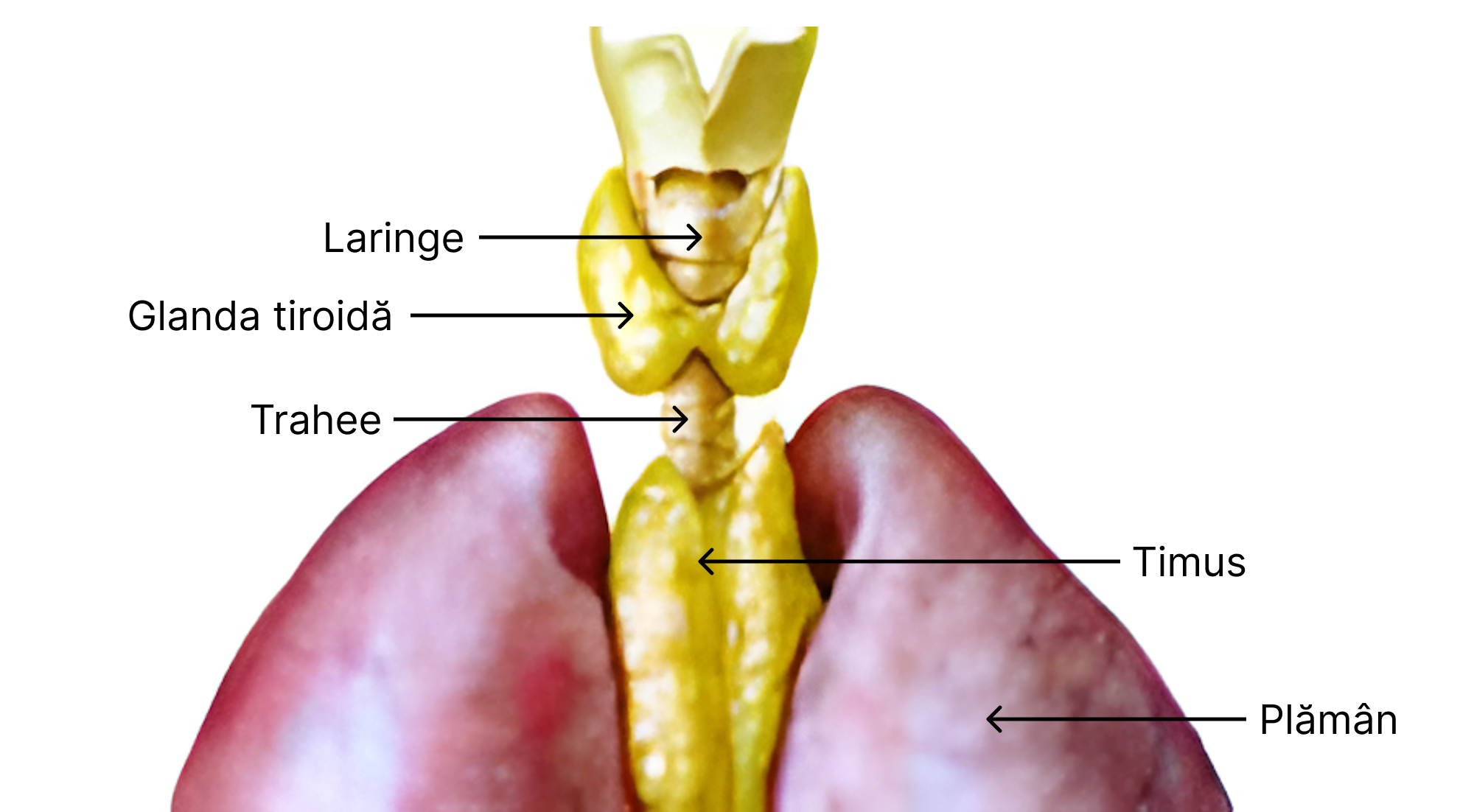
Structura sa este mixtă, de epiteliu secretor și organ limfatic. Astfel, în organism are două roluri: glandă endocrină și organ limfatic central.
Lobulul timic este unitate histologică a timusului. Acesta este alcătuit dintr-o rețea de celule reticulate, între care sunt dispuse timocite. Acestea sunt celule hematoformatoare primordiale (stem), care au migrat din măduva hematogenă și au fost transformate sub influența factorilor locali în celule limfoformatoare de tip T. Timocitele ("însămânțează") migrează și către organe limfoide periferice: ganglionii limfatici, splina, amigdale, etc.
Până în prezent nu au se cunosc hormoni individualizați din timus, însă extractele din acesta manifestă următoarele efecte:
- frânează dezvoltarea gonadelor;
- stimulează mineralizarea osoasă;
- opresc procesele de mitoză.
Hormonii steroizi au un puternic efect de inhibiție a funcțiilor timusului, favorizând involuția acestuia.
10.9. Disfuncții endocrine
Nanism hipofizar – apare ca urmare a secreției insuficiente de hormon de crește în perioada copilăriei.
Cașexia hipofizară (boala Simmonds) – patologie rară, se manifestă la adult, ca urmare a secreției scăzute de hormon de creștere determină îmbătrânirea prematură prin atrofiere tisulară.
Gigantismul – creșterea în exces a întregului corp sau doar a anumitor segmente ca urmare a hipersecreției de hormon de creștere la copil.
Acromegalia – la adult, datorată hipersecreției de hormon de creștere. Manifestări: oasele lungi și țesuturile moi cresc în grosime (mai ales fața, mâinile și picioarele).
Diabetul insipid – cauzat de secreția deficitară de ADH. Manifestări: poliurie, polidipsie, dezechilibre ionice. Tratament: aport extern de ADH.
Boala Basedow-Graves (gușa toxică) – glanda tiroidă își mărește volumul asociat unei hipersecreții de tiroxină. Manifestări: intensificarea metabolismului bazal, crește frecvența cardiacă, pierdere în greutate, hipersudorații, exoftalmie (în jumătate dintre cazuri). Aceasta din urma este de fapt consecința edemului retroorbitar și a tumefacției mușchilor extrinseci ai globilor oculari.
Mixedem – consecința hiposecreției de hormoni tiroidieni (hipotiroidism) la adult. Mixedemul perturbă echilibrul hidroelectrolitic, provoacă edem, crește volumul sangvin și totodată presiunea sangvină. Simptomatologia: metabolism bazal scăzut, letargie, tendința de creștere în greutate. Tratament: terapie cu hormoni de substituție.
Nanism tiroidian – hipotiroidism manifestat la copii, care mai poartă si numele de cretinism. Manifestări: creștere întârziată, trăsături faciale specifice, dezvoltare osoasă anormală, retard psihic, temperatura corpului scăzută, letargie. Tratament: depistat din timp, se poate trata cu succes cu tiroxină.
Gușa endemică – glanda tiroida își mărește volumul ca urmare a unui aport insuficient de iod. Astfel, nivelul plasmatic de tiroxină scade și stimulează un exces de TSH care determină o dezvoltare anormală a tiroidei.
Tetania – cauzată de secreția scăzută (hiposecreție) de parathormon. Cauza: îndepărtarea chirurgicală, accidentală a glandelor paratiroide. Manifestări: calciul plasmatic scade marcat afectând activitatea musculară.
Boala Recklinghausen – patologia apare ca urmare a disfuncției glandelor paratiroide. Astfel, metabolismul calciului și al fosforului este perturbat, cu demineralizarea oaselor, hipercalcemie, hipercalciurie. Simptomatologia: dureri osoase, fracturi patologice, cifoscolioză, calcificări renale, ale arterelor și țesutului periarticular, osteoporoză, etc.
Sindromul Cushing – apare în hipersecreție de hormoni corticosteroizi. Factori determinanți: în general, tumori ale cortexului adrenal sau de hipersecreție de ACTH. Toate metabolismele intermediare sunt afectate: glucidic, lipidic, proteic. Manifestări:
- hipertensiune;
- hiperglicemie;
- astenie musculară;
- pacientul are un aspect împăstat (lipsa elasticității țesuturilor, îngroșarea difuză a lor), cu fața „în lună plină” și ceafa „de bizon” – ca urmare a modificărilor metabolice.
Aceste manifestări pot apărea și în cazul pacienților aflați sub tratament medicamentos (iatrogen) cu corticosteroizi, pentru afecțiuni inflamatorii cronice. Această grupă farmacologică se folosește în terapie pentru proprietățile sale antiinflamatorii și de scădere a răspunsului imun.
Sindromul androgenital – în general, se asociază sindromului Cushing. Apare ca urmare a secreției excesive de hormoni androgeni. La copii determină instalarea pubertății precoce, hipertrofierea organelor genitale externe, la care se adaugă îngroșarea vocii și pilozitate în exces. La femeia adultă favorizează apariția pilozităților faciale (barbă, mustața).
Boala Addison – perturbare secretorie de mineralocorticoizi și glucocorticoizi. Manifestări: hipoglicemie, dezechilibru al balanțelor de sodiu și potasiu, deshidratare, hipotensiune, pierdere rapidă în greutate, astenie marcată, hiperpigmentarea cutanată. Acest simptom este provocat de excesul de ACTH și probabil al MSH-ului (deoarece au același precursor din care provin prin clivaj enzimatic), ca urmare a absenței feedback-ului negativ realizat de corticosteroizi asupra adenohipofizei.
Dacă un pacient cu boala Addison nu este supus niciunui tratament cu corticosteroizi, atunci deshidratarea severă și dezechilibrele electrolitice majore, îi pot fi fatale în câteva zile.
Boala Conn – apare în hipersecreție de aldosteron și se manifestă prin tulburări ale metabolismului electrolitic.
Diabetul zaharat – tulburări funcționale ale pancreasului endocrin care perturba procesele de oxidare ale glucidelor.
Bibliografie:
- Biologie - manual pentru clasa a XI-a; Autori: Cristescu D., Sălăvăstru C., Voiculescu B., Niculescu C., Cârmaciu R. Editura Corint Educațional, București, 2014
- Glandele endocrine
- Structura glandei suprarenale
- Histologia tiroidei

